「深谷先生のステロイド依存とはどのような状態を示しているのか?」
cam_engl氏が「深谷先生のステロイド依存とはどのような状態を示しているのか?」と疑問を呈した(→こちら)。
「深谷先生のステロイド依存」って何だ??? こちらが聞き返したい。
私は「ステロイド(外用剤)依存」の最初の、あるいは特別な報告者ではない。
cam_engl氏は、どうしてこれほど居丈高なのだろうか?
事の始まりは、氏のブログの表題「ステロイド外用は依存しない」だ。「ステロイド外用剤依存といのは、医学論文で報告されていますよ。アトピービジネスが作り出した虚像ではないですよ」とクレームを付けた。
すると氏は「ステロイド依存とはどのような状態をいうのか?」と疑問を呈した。それで私は「あなたは医師のようだから、ご自分で論文を図書館で探すなり、ネットで購入(英語論文はだいたい一篇3千円くらいでクレジットカードで買える。私もそうやって読んでいる)するといいですよ。私の知る限り、ステロイド依存について記された論文はこれとこれとこれです。」と教えてさしあげた。
普通の感覚なら、私が引用した論文を取り寄せて、ステロイド依存とはどういうものなのか、自分で確認するだろう。
ーーーーー
「深谷先生のステロイド依存」って何だ??? こちらが聞き返したい。
私は「ステロイド(外用剤)依存」の最初の、あるいは特別な報告者ではない。
cam_engl氏は、どうしてこれほど居丈高なのだろうか?
事の始まりは、氏のブログの表題「ステロイド外用は依存しない」だ。「ステロイド外用剤依存といのは、医学論文で報告されていますよ。アトピービジネスが作り出した虚像ではないですよ」とクレームを付けた。
すると氏は「ステロイド依存とはどのような状態をいうのか?」と疑問を呈した。それで私は「あなたは医師のようだから、ご自分で論文を図書館で探すなり、ネットで購入(英語論文はだいたい一篇3千円くらいでクレジットカードで買える。私もそうやって読んでいる)するといいですよ。私の知る限り、ステロイド依存について記された論文はこれとこれとこれです。」と教えてさしあげた。
普通の感覚なら、私が引用した論文を取り寄せて、ステロイド依存とはどういうものなのか、自分で確認するだろう。
ーーーーー
ーーーーー
「医師によって『ステロイド依存』という同じ言葉を使っていても、その人それぞれの意味が違うのではないか」と思うなら、なおのこと、原著論文を確認するべきではないだろうか?
もしも、そこまでして確認する気はないということなら、ブログ表題「ステロイド外用は依存しない」を掲げる理由は何だ?
氏にあえて言いたい。議論のスタート地点にさっさと来てほしい。
ーーーーー
「医師によって『ステロイド依存』という同じ言葉を使っていても、その人それぞれの意味が違うのではないか」と思うなら、なおのこと、原著論文を確認するべきではないだろうか?
もしも、そこまでして確認する気はないということなら、ブログ表題「ステロイド外用は依存しない」を掲げる理由は何だ?
氏にあえて言いたい。議論のスタート地点にさっさと来てほしい。
ーーーーー
ーーーーー
氏に猛省を促したいが、これも私の記事からのいわば間接情報である。なぜ、元文献を当たろうとしないのか?別に興味が無ければ元文献を読まなくてもいいが、それなら、こういう中途半端な論評をブログで説くのは止めなさい。誤解を広げる元だ。
それと、私は、「この記事を掲げて、ステロイド依存を認めるように」などと書いてはいない。氏が「依存」という語に妙にこだわるので、榎本先生の「ステロイド外用剤によるSteroid Withdrawal Syndrome様症状」という表現ならどうか?と提案しただけだ。
この論文を全文、以下に引用しておく。cam_engl氏は、これを読んで、ここに掲げられた症例の、どこがTopical Steroid Addiction(ステロイド外用剤依存)としてふさわしくないのか、それを私に教えてほしい。氏以外のほとんどの人が理解できるのだから、氏がどの点を理解できないのかを検討した方が良い。
===========(ここから) ===========
ステロイド外用剤によるSteroid Withdrawal Syndrome様症状について
はじめに
副腎の糖質皮質ステロイド(glucocorticoid: 以下ステロイドと略記)剤の長期にわたる内服療法は、重篤な副作用(Cushing様症状、ステロイド糖尿など)をもたらし、離脱の困難なことがよく知られているにもかかわらず、そのすぐれた薬効から今日なお広く用いられている。
近年、皮膚科領域においては、ステロイド剤の全身性の重篤な副作用を避けるため。乾癬やアトピー皮膚炎を含む汎発性湿疹・皮膚炎群などの内因性疾患は内服療法を避け、外用療法が奨められるようになった。その結果、ステロイド外用剤の臨床効果を高めるため新しい主剤の開発、基剤の改良、外用法の工夫など、各方面からの努力が長年にわたって積み重ねられてきている。しかし、これらの努力は外用が内服より安全であるとの考えを前提として進められてきたが、その安易な考えを捨てねばなるまい。それは、ステロイド外用剤の薬効のすばらしさに医師も患者も魅せられて、双刃の剣であることを忘れて連用に傾き、外用局所ならびに全身への好ましからぬ影響が生じたからである。すなわち、ステロイド外用剤の副作用による皮膚障害があいついで報告されている。酒さ様皮膚炎も外用による局所障害の一つで、本邦でも多くの報告がある。しかし、我々が調べえた範囲ではすべて顔面に限局するもので、その全身型の報告はない。ステロイドの内服を突然中止して発症するsteroid withdrawal syndromeは全身症状、消化器症状、関節筋症状、精神神経症状などアジソンクリーゼ様の症状をきたす一連の症候群である。我々はステロイド外用剤を長期連用していた患者で、外用を中止してアジソンクリーゼ様の症状をきたした7症例を経験した。うち5例は心不全に陥ったためステロイドの種類、外用期間、入院時の下垂体・副腎機能および治療について検討した。
症例
症例1:KY 63才、女性。
現病歴: 1973年より手掌に皮疹を生じ、1975年頃より丘疹が汎発して当科を受診し、汎発性湿疹と診断され吉草酸ベタメタゾン(BV)軟膏等を投与された。
1979年よりプロピオン酸クロベタゾール(CP)軟膏の外用に変更したが、1982年からCP軟膏外用でも皮疹は軽快せず、また皮膚萎縮、紫斑、毛細血管拡張、星ぼう状偽瘢痕などステロイド外用による皮膚障害が顕著になってきた。CP軟膏を中止し、再びBV軟膏に変更して約一週間後、全身の丘疹が増強し1982年8月入院した。
治療および経過:抗ヒ剤の内服と白色ワセリンの外用を続けたが、入院4日目より腹部にびまん性潮紅、下肢に浮腫性紅斑を生じた。皮膚の痛みを訴え、38.2℃熱発した。ステロイド皮膚障害が顕著であり、ステロイド外用は避けたが、全身症状が増強したのでプレドニン(P)30mg隔日投与を開始した。しかし、紅斑を完全に抑制できず、P30mg連日投与に変更した。症状の軽快にともないステロイドを漸減した。投与3.5カ月後P10mg隔日投与に減量したところ、全身に丘疹が再発してきたので酢酸ハイドロコルチゾン軟膏を併用して内服のステロイドを減量した。
症例2 :KY 55才、男性。
現病歴 :1979年2月より丘疹が汎発し、ステロイド軟膏の外用で軽快していたが、1982年9月より外用が無効となり某医を受診していた。ステロイドの皮膚障害が顕著であったためステロイド外用を中止したところ、4~5日後より顔面の浮腫、全身の紅斑が著明となったので当科を紹介され、1983年2月入院した。
治療および経過:白色ワセリンのみの外用で、入院3日目にびまん性浮腫性紅斑を生じ、38.5℃までの発熱、乏尿、約2週間後には四肢のけいれん、心不全徴候が出現したので、ACTHの2回/週注射療法を開始した。約3カ月後ACTHを減量後中止し、以後軽度に丘疹が再発したが、非ステロイド系外用剤の塗布でコントロールしえた。
症例3:HW 60才、男性。
現病歴:1982年2月頃より項部に皮疹を生じたので、薬局から求めたフルオノシド外用剤を塗布していたが、皮疹は出没を繰り返したのち汎発したため当科を紹介され、1984年2月入院した。
治療および経過:ステロイドの皮膚障害が著明で抗ヒ剤と白色ワセリンを投与したが、入院3日後より全身のびまん性浮腫性紅斑を生じ、とくに顔面の浮腫性紅斑が顕著で、同時に38.8℃までの発熱、乏尿などの症状を併発した。入院約10日後から心不全となり、強心剤、利尿剤を試用して心不全は軽快したが、全身の浮腫性紅斑、滲出傾向は軽快しなかった。止むなく1カ月後よりP40mg連日投与を開始し、皮疹の軽快とともに漸減した。10ヶ月後BV0.5mg/日を中止したが、steroid withdrawal syndromeが出現したのでステロイドの離脱は困難と考え、メチルプレドニン(M)8mg隔日投与で維持し、酪酸クロベタゾン(CB)軟膏外用で皮疹をコントロールした。なお、諸検査の結果、原疾患は汎発性湿疹と診断された。
症例4:TK 38才、男性。
現病歴:1979年頃より頭部に湿疹を生じ、近医で脂漏性皮膚炎と診断され、ステロイド外用剤を投与されてきたが、次第に皮疹が拡大して1982年5月当科に入院した。
治療および経過:入院後ステロイドの外用を中止し白色ワセリン、非ステロイド軟膏の外用を続けていたが、全身の浮腫性紅斑が増強し、入院7日目より38,5℃までの発熱を伴った。また顔面、間擦部では滲出液がめだち、自家感作性皮膚炎様の漿液性丘疹が汎発してきた。そこでACTH療法を試みたが、減量とともに再燃し、コントロールが難しく、止むなくP20mgを連日投与し、症状の軽快とともに漸減した。
症例5:SN 65才、男性。
現病歴:1981年11月頃より手掌に生じた皮疹が漸次全身に拡大し、近医でBV外用剤の投与を受けたが皮疹はコントロールできず、当科を紹介され1982年9月入院した。
治療及び経過:ステロイド外用を中止し、白色ワセリンのみを外用させた。入院1週後より全身に浮腫性紅斑を生じ、悪寒、戦慄、38℃前後の発熱、全身倦怠感、呼吸困難が続発した。さらに、入院1カ月頃より皮膚の痛みが強くて軟膏が外用できず、ついには心不全に陥った。ステロイド外用中止によるwithdrawal syndrome様の病態と考え、ACTHの週2回投与を開始した。しかし、ACTH投与1.5か月後皮疹はよくコントロールできていたが、ACTHによるショック様症状がみられたので、P20mg連日投与に変更した。P20mgでは皮疹が再燃し、また諸検査の成績から菌状息肉症が強く疑われたのでP60mgまで増量し、以後漸減した。2ヶ月後P5mg、10mg交互投与とワセリン外用で軽快し退院した。なお、皮膚、リンパ節以外の臓器への浸潤はみられず、一連の全身症状はステロイド外用の中止に基づくと考え、chemotherapyなどは行わなかった。
症例6:HK 67才、女性。
現病歴:1969年頃より前腕に生じた皮疹が漸次全身に拡大し、1975年頃より手指の関節痛を伴い、内科で乾癬性関節炎と診断され、P10mg内服と酪酸ハイドロコルチゾン(HB)軟膏を外用し、1977年頃よりHBのODTを開始した。1983年2月より体幹の皮疹が増強してきたので、同年6月当科に入院した。
治療および経過:P7.5mg連日投与に減量し、外用のHBを中止して白色ワセリンに変更し、4日後より38.5℃までの発熱を伴い、びまん性浮腫性紅斑が全身に拡大した。しかし、非外用部位の顔面と手指、手掌、指には皮疹をみなかった。その後全身の浮腫は増強し、アルブミン補液、利尿剤を投与したが浮腫は改善されず、入院約1ヶ月後39.2℃の発熱、乏尿、食欲低下、全身倦怠感、うつ状態となった。種々の非ステロイド外用剤を併用したが、諸症状は改善しなかった。止むなく入院3ヶ月後ACTH週2回注射を併用してP5mg/日まで減量した。以後発熱、全身倦怠感、食欲低下などの症状は軽快し、全身の浮腫も軽減したが、潮紅は軽快しないためレチノイドを併用し、P6mg隔日投与まで減量しえた。
症例7:SM、69才。
現病歴:1978年頃より尋常性乾癬と診断され、BV軟膏、フルオシノニド軟膏、OC軟膏などを投与されてきたが、皮疹のコントロールができなくなり当科に紹介され、1984年10月入院した。
治療及び経過:ステロイドの外用を中止し、白色ワセリンのみを外用していたが、約一週後より全身にびまん性浮腫性紅斑を生じた。38.4℃の発熱とともに肘関節、腰椎などの関節痛を訴え、中止1ヶ月後より心不全がみられたので、強心剤、利尿剤で加療した。高度の糖尿病を合併していたのでステロイドの全身投与は施行せず、抗ヒ剤の内服と白色ワセリン外用のみで経過観察した。潮紅は外用中止約1.5か月後よりやや軽快しはじめたが、ステロイド外用剤の離脱は困難と考え、HB軟膏、CB軟膏などを外用し、部分的にPUVAを併用してコントロールした。
考察
ステロイド外用剤による皮膚障害およびステロイド皮膚症の報告は内外に多く、幸田らはそれらをステロイド剤の薬理作用の面から4群に分け、詳細に解説している。著者らはそれらに①cortison skin injury(CSIと略)と、②ステロイド膿疱、③扁平黄色腫、さらに④topical corticoid withdrawal syndrome(以下TCWSと略)を加え一括表示した(表1)。
氏に猛省を促したいが、これも私の記事からのいわば間接情報である。なぜ、元文献を当たろうとしないのか?別に興味が無ければ元文献を読まなくてもいいが、それなら、こういう中途半端な論評をブログで説くのは止めなさい。誤解を広げる元だ。
それと、私は、「この記事を掲げて、ステロイド依存を認めるように」などと書いてはいない。氏が「依存」という語に妙にこだわるので、榎本先生の「ステロイド外用剤によるSteroid Withdrawal Syndrome様症状」という表現ならどうか?と提案しただけだ。
この論文を全文、以下に引用しておく。cam_engl氏は、これを読んで、ここに掲げられた症例の、どこがTopical Steroid Addiction(ステロイド外用剤依存)としてふさわしくないのか、それを私に教えてほしい。氏以外のほとんどの人が理解できるのだから、氏がどの点を理解できないのかを検討した方が良い。
===========(ここから) ===========
ステロイド外用剤によるSteroid Withdrawal Syndrome様症状について
はじめに
副腎の糖質皮質ステロイド(glucocorticoid: 以下ステロイドと略記)剤の長期にわたる内服療法は、重篤な副作用(Cushing様症状、ステロイド糖尿など)をもたらし、離脱の困難なことがよく知られているにもかかわらず、そのすぐれた薬効から今日なお広く用いられている。
近年、皮膚科領域においては、ステロイド剤の全身性の重篤な副作用を避けるため。乾癬やアトピー皮膚炎を含む汎発性湿疹・皮膚炎群などの内因性疾患は内服療法を避け、外用療法が奨められるようになった。その結果、ステロイド外用剤の臨床効果を高めるため新しい主剤の開発、基剤の改良、外用法の工夫など、各方面からの努力が長年にわたって積み重ねられてきている。しかし、これらの努力は外用が内服より安全であるとの考えを前提として進められてきたが、その安易な考えを捨てねばなるまい。それは、ステロイド外用剤の薬効のすばらしさに医師も患者も魅せられて、双刃の剣であることを忘れて連用に傾き、外用局所ならびに全身への好ましからぬ影響が生じたからである。すなわち、ステロイド外用剤の副作用による皮膚障害があいついで報告されている。酒さ様皮膚炎も外用による局所障害の一つで、本邦でも多くの報告がある。しかし、我々が調べえた範囲ではすべて顔面に限局するもので、その全身型の報告はない。ステロイドの内服を突然中止して発症するsteroid withdrawal syndromeは全身症状、消化器症状、関節筋症状、精神神経症状などアジソンクリーゼ様の症状をきたす一連の症候群である。我々はステロイド外用剤を長期連用していた患者で、外用を中止してアジソンクリーゼ様の症状をきたした7症例を経験した。うち5例は心不全に陥ったためステロイドの種類、外用期間、入院時の下垂体・副腎機能および治療について検討した。
症例
症例1:KY 63才、女性。
現病歴: 1973年より手掌に皮疹を生じ、1975年頃より丘疹が汎発して当科を受診し、汎発性湿疹と診断され吉草酸ベタメタゾン(BV)軟膏等を投与された。
1979年よりプロピオン酸クロベタゾール(CP)軟膏の外用に変更したが、1982年からCP軟膏外用でも皮疹は軽快せず、また皮膚萎縮、紫斑、毛細血管拡張、星ぼう状偽瘢痕などステロイド外用による皮膚障害が顕著になってきた。CP軟膏を中止し、再びBV軟膏に変更して約一週間後、全身の丘疹が増強し1982年8月入院した。
治療および経過:抗ヒ剤の内服と白色ワセリンの外用を続けたが、入院4日目より腹部にびまん性潮紅、下肢に浮腫性紅斑を生じた。皮膚の痛みを訴え、38.2℃熱発した。ステロイド皮膚障害が顕著であり、ステロイド外用は避けたが、全身症状が増強したのでプレドニン(P)30mg隔日投与を開始した。しかし、紅斑を完全に抑制できず、P30mg連日投与に変更した。症状の軽快にともないステロイドを漸減した。投与3.5カ月後P10mg隔日投与に減量したところ、全身に丘疹が再発してきたので酢酸ハイドロコルチゾン軟膏を併用して内服のステロイドを減量した。
症例2 :KY 55才、男性。
現病歴 :1979年2月より丘疹が汎発し、ステロイド軟膏の外用で軽快していたが、1982年9月より外用が無効となり某医を受診していた。ステロイドの皮膚障害が顕著であったためステロイド外用を中止したところ、4~5日後より顔面の浮腫、全身の紅斑が著明となったので当科を紹介され、1983年2月入院した。
治療および経過:白色ワセリンのみの外用で、入院3日目にびまん性浮腫性紅斑を生じ、38.5℃までの発熱、乏尿、約2週間後には四肢のけいれん、心不全徴候が出現したので、ACTHの2回/週注射療法を開始した。約3カ月後ACTHを減量後中止し、以後軽度に丘疹が再発したが、非ステロイド系外用剤の塗布でコントロールしえた。
症例3:HW 60才、男性。
現病歴:1982年2月頃より項部に皮疹を生じたので、薬局から求めたフルオノシド外用剤を塗布していたが、皮疹は出没を繰り返したのち汎発したため当科を紹介され、1984年2月入院した。
治療および経過:ステロイドの皮膚障害が著明で抗ヒ剤と白色ワセリンを投与したが、入院3日後より全身のびまん性浮腫性紅斑を生じ、とくに顔面の浮腫性紅斑が顕著で、同時に38.8℃までの発熱、乏尿などの症状を併発した。入院約10日後から心不全となり、強心剤、利尿剤を試用して心不全は軽快したが、全身の浮腫性紅斑、滲出傾向は軽快しなかった。止むなく1カ月後よりP40mg連日投与を開始し、皮疹の軽快とともに漸減した。10ヶ月後BV0.5mg/日を中止したが、steroid withdrawal syndromeが出現したのでステロイドの離脱は困難と考え、メチルプレドニン(M)8mg隔日投与で維持し、酪酸クロベタゾン(CB)軟膏外用で皮疹をコントロールした。なお、諸検査の結果、原疾患は汎発性湿疹と診断された。
症例4:TK 38才、男性。
現病歴:1979年頃より頭部に湿疹を生じ、近医で脂漏性皮膚炎と診断され、ステロイド外用剤を投与されてきたが、次第に皮疹が拡大して1982年5月当科に入院した。
治療および経過:入院後ステロイドの外用を中止し白色ワセリン、非ステロイド軟膏の外用を続けていたが、全身の浮腫性紅斑が増強し、入院7日目より38,5℃までの発熱を伴った。また顔面、間擦部では滲出液がめだち、自家感作性皮膚炎様の漿液性丘疹が汎発してきた。そこでACTH療法を試みたが、減量とともに再燃し、コントロールが難しく、止むなくP20mgを連日投与し、症状の軽快とともに漸減した。
症例5:SN 65才、男性。
現病歴:1981年11月頃より手掌に生じた皮疹が漸次全身に拡大し、近医でBV外用剤の投与を受けたが皮疹はコントロールできず、当科を紹介され1982年9月入院した。
治療及び経過:ステロイド外用を中止し、白色ワセリンのみを外用させた。入院1週後より全身に浮腫性紅斑を生じ、悪寒、戦慄、38℃前後の発熱、全身倦怠感、呼吸困難が続発した。さらに、入院1カ月頃より皮膚の痛みが強くて軟膏が外用できず、ついには心不全に陥った。ステロイド外用中止によるwithdrawal syndrome様の病態と考え、ACTHの週2回投与を開始した。しかし、ACTH投与1.5か月後皮疹はよくコントロールできていたが、ACTHによるショック様症状がみられたので、P20mg連日投与に変更した。P20mgでは皮疹が再燃し、また諸検査の成績から菌状息肉症が強く疑われたのでP60mgまで増量し、以後漸減した。2ヶ月後P5mg、10mg交互投与とワセリン外用で軽快し退院した。なお、皮膚、リンパ節以外の臓器への浸潤はみられず、一連の全身症状はステロイド外用の中止に基づくと考え、chemotherapyなどは行わなかった。
症例6:HK 67才、女性。
現病歴:1969年頃より前腕に生じた皮疹が漸次全身に拡大し、1975年頃より手指の関節痛を伴い、内科で乾癬性関節炎と診断され、P10mg内服と酪酸ハイドロコルチゾン(HB)軟膏を外用し、1977年頃よりHBのODTを開始した。1983年2月より体幹の皮疹が増強してきたので、同年6月当科に入院した。
治療および経過:P7.5mg連日投与に減量し、外用のHBを中止して白色ワセリンに変更し、4日後より38.5℃までの発熱を伴い、びまん性浮腫性紅斑が全身に拡大した。しかし、非外用部位の顔面と手指、手掌、指には皮疹をみなかった。その後全身の浮腫は増強し、アルブミン補液、利尿剤を投与したが浮腫は改善されず、入院約1ヶ月後39.2℃の発熱、乏尿、食欲低下、全身倦怠感、うつ状態となった。種々の非ステロイド外用剤を併用したが、諸症状は改善しなかった。止むなく入院3ヶ月後ACTH週2回注射を併用してP5mg/日まで減量した。以後発熱、全身倦怠感、食欲低下などの症状は軽快し、全身の浮腫も軽減したが、潮紅は軽快しないためレチノイドを併用し、P6mg隔日投与まで減量しえた。
症例7:SM、69才。
現病歴:1978年頃より尋常性乾癬と診断され、BV軟膏、フルオシノニド軟膏、OC軟膏などを投与されてきたが、皮疹のコントロールができなくなり当科に紹介され、1984年10月入院した。
治療及び経過:ステロイドの外用を中止し、白色ワセリンのみを外用していたが、約一週後より全身にびまん性浮腫性紅斑を生じた。38.4℃の発熱とともに肘関節、腰椎などの関節痛を訴え、中止1ヶ月後より心不全がみられたので、強心剤、利尿剤で加療した。高度の糖尿病を合併していたのでステロイドの全身投与は施行せず、抗ヒ剤の内服と白色ワセリン外用のみで経過観察した。潮紅は外用中止約1.5か月後よりやや軽快しはじめたが、ステロイド外用剤の離脱は困難と考え、HB軟膏、CB軟膏などを外用し、部分的にPUVAを併用してコントロールした。
考察
ステロイド外用剤による皮膚障害およびステロイド皮膚症の報告は内外に多く、幸田らはそれらをステロイド剤の薬理作用の面から4群に分け、詳細に解説している。著者らはそれらに①cortison skin injury(CSIと略)と、②ステロイド膿疱、③扁平黄色腫、さらに④topical corticoid withdrawal syndrome(以下TCWSと略)を加え一括表示した(表1)。
さて、1968年Steiglederらにより”Rosacea-artige Dermatitis des Gesichits”の名称で報告されて以来、顔面にステロイド外用剤を長期連用すると、酒さに類似する症状を続発することが知られてきた。本邦でも酒さ様皮膚炎、口囲皮膚炎、ステロイド酒さの名でよばれ、その病院は単一ではないにしても主な原因はステロイドそのものによる副作用とみなされている。ステロイド外用剤の長期連用による副作用にはsteroid induced dermatosisとよばれる外用局所における皮膚障害のほか、下垂体・副腎機能の抑制、糖尿病、白内障、緑内障などの眼合併症、稀にはクッシング症候群の報告もある。周知のように、外用されたステロイドは明らかに経皮吸収され、長期連用すれば内服と同様に副作用を避け得ない。すでに1955年Gemzellは外用時における17-OHCSの上昇と好酸球数の減少から初めてステロイド外用剤の全身影響を示唆し、その後賛否両論が相次いだ。他方、Friedらにより初めて合成されたフッ化コーチゾンはHAより薬物活性が強く、大量投与で尿中17-KS、17-OHCSが有意に低下するので、高血圧、妊娠中毒症、心不全、腎炎のみならず皮膚疾患患者でも無批判な投与を警告され、15~39g外用すると3~4日後に全身への影響がみられたことから、慎重な管理の必要性が強調された。またナトリウム排泄機能さえ正常であれば、連用しても皮膚炎症状の改善とともに副作用も自然消失したとはいえ、電解質バランスの失調も警告されていた。その後、臨床効果のより優れたステロイド外用剤が相次いで開発され、ステロイド剤の経皮吸収による全身への影響について、先に我々はフィードバック機構に基づく下垂体―副腎皮質機能抑制を中心として検討した自験成績を加えて報告した。
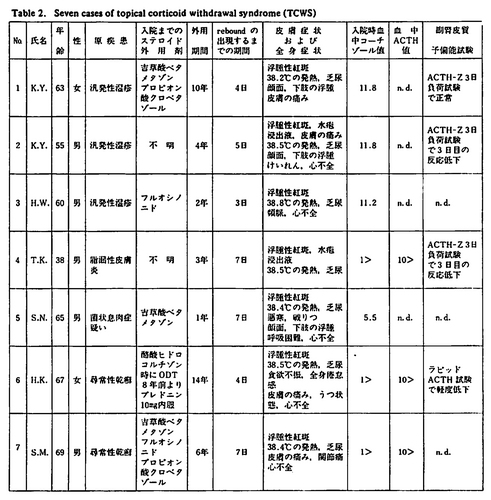
さて、今回報告した7症例はいずれもステロイド外用剤の投与を中止数日後より浮腫性紅斑と発熱、心不全などの全身症状をきたした。こうしたステロイド外用剤の投与中止に基づく全身症状の惹起に関しては現在までに詳細な報告はなく、またステロイド外用剤により生起した皮膚障害すなわちsteroid induced dermatosisの分類にも含まれていなかった。汎発性湿疹や乾癬のように経過の非常に長い慢性の疾患においてはステロイド外用剤の投与中止による原疾患の再燃、増悪、紅皮症化は日常しばしば経験される。続発性紅皮症もときに発熱や全身倦怠感を訴えることもあり、我々の報告した症例との鑑別を要する。表2に自験の7例の特徴を一括表示した。
さて、今回報告した7症例はいずれもステロイド外用剤の投与を中止数日後より浮腫性紅斑と発熱、心不全などの全身症状をきたした。こうしたステロイド外用剤の投与中止に基づく全身症状の惹起に関しては現在までに詳細な報告はなく、またステロイド外用剤により生起した皮膚障害すなわちsteroid induced dermatosisの分類にも含まれていなかった。汎発性湿疹や乾癬のように経過の非常に長い慢性の疾患においてはステロイド外用剤の投与中止による原疾患の再燃、増悪、紅皮症化は日常しばしば経験される。続発性紅皮症もときに発熱や全身倦怠感を訴えることもあり、我々の報告した症例との鑑別を要する。表2に自験の7例の特徴を一括表示した。
原疾患は汎発性湿疹3例、脂漏性皮膚炎1例、菌状息肉症の疑い1例、尋常性乾癬2例であった。外用されていたステロイドの種類はBV、CPなどのstrong以上に分類された外用剤がほとんどで、症例6のみHBであったが、本症例はODT外用とP10mgの内服を行っていた。外用の期間は1年から14年で平均5.7年であった。また、入院時の下垂体・副腎機能検査では、症例4,6,7で血中のcortisol値<1、ACTH<10、症例5でcortisol値5.5と低値であった。残り3例はcortisol値は正常であったが、症例2でACTH-Z3日負荷試験で3日目の反応性が低下しており、7例中5例で何らかの下垂体・副腎機能の異常が観察された。また臨床的には入院時にさま種々のsteroid induced dermatosis、すなわち皮膚萎縮、皮膚の毛細血管拡張、erythrosis interfollicularis colli、ステロイド紫斑、星ぼう状偽瘢痕がみられた。そして、外用中止数日後(平均5.3日)より非常に浮腫の強いびまん性紅斑を生じ発熱を伴った。またしばしば小水疱、膿疱が続発し滲出傾向が著明であった。さらに全身倦怠感。食欲減退、うつ状態、皮膚・筋・関節の痛みを訴えた。次いで徐々に顔面、下肢の浮腫が増強し、乏尿、tachycardiaとなり左心不全に陥った。上述した一連の症状は下記の病態で説明される。①ステロイド外用の突然の中止により毛細血管の拡張、透過性亢進から浮腫が発生。次いで②循環血漿量の減少。③浮腫による末梢循環不全。④最後に左心負荷が増強して左心不全をきたす。これらの局所的要因に加え、下垂体・副腎系の異常が全身の代償機能を低下させ、あたかもステロイドの全身投与中止に際してみられるような全身症状を生起させたと考えるが、症例6ではP7.5mg内服中にもかかわらず生起しているので局所的要因の関与が大きいと考える。すなわち、臨床経過中に表4の5項目のほとんどを満たす症例に対しtopical corticosteroid withdrawal syndromeの診断名を提唱したい。
上記の病態のうち、①は小水疱も生じるような非常に浮腫の強い紅斑、②は乏尿、tachycardia、③は歩行時の痛みを伴ううっ血などの臨床像をもたらす。したがって、十分な尿量排泄を確保せずにアルブミン補液や過量の補液で対処すると心不全に陥る。今回報告した7例中早期にステロイドを内服させた2例を除き5例は心不全に陥った。我々は先にステロイドを長期外用した乾癬患者における白色ワセリン単独外用療法について報告した。自験14例のうち紅皮症化したのは3例のみで、心不全をきたした症例はなかった。この差はおそらく外用剤の種類、外用期間、患者の心臓の代償能の強弱などに基づくと考えた。
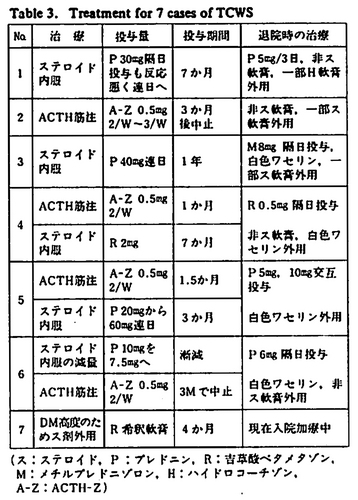
ステロイド皮膚障害の強い患者では皮膚科専門医であればまずステロイド離脱を考えるが、投与中止は単に皮疹の増悪、紅皮症化をきたすのみならず、ときに重篤な全身症状を生起するので慎重に対処せねばならない。とくに外来患者で広範なステロイド塗布を突然中止する際は十分な注意が必要と考える。Withdrawal syndrome様症状を呈した患者の治療は可能な限りステロイド投与を控え、他のあらゆる治療をまず試みるが、心不全などの重篤な症状をきたせばステロイドあるいはACTHの全身投与を避け得ない。表2に自験7症例の治療を一括表示した。症例7は高度の糖尿病を合併していたので、ステロイド外用剤を再投与し、PUVA、レチノイドを併用し、他の6例はすべてACTH、あるいはステロイド剤を全身投与した。ステロイドの外用(局所投与)で生起した皮膚障害をステロイドの内服(全身投与)で治療するのは抵抗もあるが、止むを得ない症例も多い。ともあれ、外用による皮膚障害であれば中止半年後には皮膚の萎縮やビラン、紫斑などは改善される。そこで、weakまたはMildなステロイド外用剤の局所投与を再開し、再燃を抑えながらステロイドの全身投与量を漸次減量したのち、離脱を計らなければならない。
最近、著者らはステロイド外用後にみられる皮膚反応を真皮内細血管の動態、SP線維、肥満細胞の変動を免疫組織学的手法、画像解析の手法を用いて経時的にモニターした成績が、細胞膜表面のReceptorを介して生じるnongenomic mechanismの存在を強く示唆し、その発現はgene expression theoryに基づく抗炎症蛋白の作用発現に先行すると予測した。今後はステロイドのnongenomic mechanism とgene expression mechanism の関連、両者をつなぐmediatorの存否を検討して、治療対象に応じたステロイド外用剤のより的確な選択と至適療法を追求し、極力TCWSの発症の抑制を図る必要がある。
===========(ここまで) ===========
【追記1】
cam_engl氏がブログを追記した(→こちら)
ステロイド皮膚障害の強い患者では皮膚科専門医であればまずステロイド離脱を考えるが、投与中止は単に皮疹の増悪、紅皮症化をきたすのみならず、ときに重篤な全身症状を生起するので慎重に対処せねばならない。とくに外来患者で広範なステロイド塗布を突然中止する際は十分な注意が必要と考える。Withdrawal syndrome様症状を呈した患者の治療は可能な限りステロイド投与を控え、他のあらゆる治療をまず試みるが、心不全などの重篤な症状をきたせばステロイドあるいはACTHの全身投与を避け得ない。表2に自験7症例の治療を一括表示した。症例7は高度の糖尿病を合併していたので、ステロイド外用剤を再投与し、PUVA、レチノイドを併用し、他の6例はすべてACTH、あるいはステロイド剤を全身投与した。ステロイドの外用(局所投与)で生起した皮膚障害をステロイドの内服(全身投与)で治療するのは抵抗もあるが、止むを得ない症例も多い。ともあれ、外用による皮膚障害であれば中止半年後には皮膚の萎縮やビラン、紫斑などは改善される。そこで、weakまたはMildなステロイド外用剤の局所投与を再開し、再燃を抑えながらステロイドの全身投与量を漸次減量したのち、離脱を計らなければならない。
最近、著者らはステロイド外用後にみられる皮膚反応を真皮内細血管の動態、SP線維、肥満細胞の変動を免疫組織学的手法、画像解析の手法を用いて経時的にモニターした成績が、細胞膜表面のReceptorを介して生じるnongenomic mechanismの存在を強く示唆し、その発現はgene expression theoryに基づく抗炎症蛋白の作用発現に先行すると予測した。今後はステロイドのnongenomic mechanism とgene expression mechanism の関連、両者をつなぐmediatorの存否を検討して、治療対象に応じたステロイド外用剤のより的確な選択と至適療法を追求し、極力TCWSの発症の抑制を図る必要がある。
===========(ここまで) ===========
【追記1】
cam_engl氏がブログを追記した(→こちら)
繰り返し記すが、「ステロイド依存」は、私が提唱した概念ではない。私は紹介しているだけだ。言葉というものは、病態や自然現象を記述するのに万能では ない。私が新たに自分の言葉でこれを記述したとして、それがもし不完全なものであれば、新たな混乱を生むだろう。だから私は慎重になる。それが私の「理 由」だ。
私が、日本皮膚科学会のガイドラインに明記してほしいと考えている具体的内容は、すでに氏がブログ記事で示している
私が、日本皮膚科学会のガイドラインに明記してほしいと考えている具体的内容は、すでに氏がブログ記事で示している
これで十分だ。
別に「ステロイド依存」という言葉が登場しなくてもいい。Red burning skin syndromeでも、TCWS(ステロイド外用剤によるcorticosteroid withdrawal syndrome様症候群)でも、あるいは別の言葉でもいい。Burryに始まり、Kligmanがアトピー性皮膚炎においてよく見られると記述し、須貝が翻訳し、榎本やRapaportが全身性のそれを報告した、アトピー性皮膚炎のステロイド外用治療を行ううえで非常に重要なこの病態を指し示すものであれば、何でもかまわない。
ところで、氏は、「ステロイド依存」について、まったく新しい独自の解釈をお持ちのようだ。
これまでのブログ記事から、氏は「ステロイド(外用剤)依存とは、ステロイド外用剤が脳に作用して、塗らなくてはいられなくなる強い欲求を生じせしめるような状態である」と考えているようだが、違うのか?
そのような、独りよがりで勝手な新しい解釈は、ただちに止めて欲しい。医師・医療関係者・患者・一般人、すべての人にとって混乱の元であり、迷惑なだけだ。
【追記2】
氏のブログに追記があった。
ーーーーー
別に「ステロイド依存」という言葉が登場しなくてもいい。Red burning skin syndromeでも、TCWS(ステロイド外用剤によるcorticosteroid withdrawal syndrome様症候群)でも、あるいは別の言葉でもいい。Burryに始まり、Kligmanがアトピー性皮膚炎においてよく見られると記述し、須貝が翻訳し、榎本やRapaportが全身性のそれを報告した、アトピー性皮膚炎のステロイド外用治療を行ううえで非常に重要なこの病態を指し示すものであれば、何でもかまわない。
ところで、氏は、「ステロイド依存」について、まったく新しい独自の解釈をお持ちのようだ。
これまでのブログ記事から、氏は「ステロイド(外用剤)依存とは、ステロイド外用剤が脳に作用して、塗らなくてはいられなくなる強い欲求を生じせしめるような状態である」と考えているようだが、違うのか?
そのような、独りよがりで勝手な新しい解釈は、ただちに止めて欲しい。医師・医療関係者・患者・一般人、すべての人にとって混乱の元であり、迷惑なだけだ。
【追記2】
氏のブログに追記があった。
ーーーーー
ーーーーー
これは「ステロイド依存」の重症度が異なるだけだ。全ておなじ病態を指している。
JAADの論文で ”steroid addiction” でひとくくりなのはそう考える皮膚科医が多いからだ。
アトピー性皮膚炎に軽症~重症があっても同じ疾患とされているのと同じことだ。
2013.02.04
これは「ステロイド依存」の重症度が異なるだけだ。全ておなじ病態を指している。
JAADの論文で ”steroid addiction” でひとくくりなのはそう考える皮膚科医が多いからだ。
アトピー性皮膚炎に軽症~重症があっても同じ疾患とされているのと同じことだ。
2013.02.04