アトピー児の低蛋白血症にはステロイドを外用すべきか食事を工夫すべきか
前回、敗血症の解説で、「アトピー性皮膚炎やステロイド外用の有無は、敗血症のリスクファクターではない」ことを記しました。しかし、低栄養状態すなわち血液検査の示すところの低蛋白血症は、敗血症のリスクファクターです。
今回は、この低蛋白血症の是正に、ステロイド外用剤は必須なのか?について考えてみましょう。
ネット検索で学会抄録をいくつか拾ってみました。
=====
【低蛋白血症をきたしたアトピー性皮膚炎、治療経過のまとめ 】
野村伊知郎(国立成育医療センターアレルギー科)ほか
日本小児アレルギー学会誌 19:648,2005
アトピー性皮膚炎患者にときに見られる低蛋白血症は、皮膚からの浸出液、血中好酸球増多、血小板増多、黄色ブドウ球菌皮膚colonizationを特徴とする。放置すれば成長障害、脳萎縮脳梗塞などをきたす恐れがあるため、速やかに適切な治療を行う必要がある。当院では2002年からの3年間で低蛋白血症をきたしたアトピー性皮膚炎26名が診断、治療されてきたが、症状、検査所見の改善において特徴的な経過を認めたため報告する。
患者は生後2ヵ月から4歳(平均11ヶ月)、全例中等症以上のアトピー性皮膚炎と、病変部からの浸出液が認められた。血清総蛋白は2. 8~5. 8g/dl、末梢血好酸球3~41%、総IgE2~18, 500 IU/m1、血小板数: 35. 8~117万/microLであった。血清ナトリウム125mEq/L以下、カリウム7mEq/L以上が2名ずつ存在した。治療は石鹸による入念な皮膚洗浄が行われ、ステロイド外用剤が使用された。皮膚炎の治療開始後、すみやかに皮膚所見は改善し、浸出液も消失した。血清ナトリウム、カリウム異常例は、輸液による補正なしに翌日から速やかに改善し、1週間後には正常値となった。血清総蛋白質も、同様に正常化した。末梢血好酸球数も著明に減少した。低蛋白血症をともなうアトピー性皮膚炎は、適切な皮膚炎治療によって、症状、予後が大きく変化するため、可及的早期の診断と治療が必要である。
=====
【ステロイド拒否の両親の説得に99mTc-HSA-DTPA蛋白漏出シンチグラフィが奏功した重症アトピー性皮膚炎の1乳児例】
堀江千春(三草津総合病院小児科)ほか
日本小児アレルギー学会誌。19:647,2005
症例は4ヶ月の乳児で、哺乳力低下と下痢を主訴に当科外来を受診し入院となった。体重は5100gで、2ヶ月前から約500gの減少がみられた。顔面から頚部にかけて重度のアトピー性皮膚炎があり、病変部からの漏出液が顕著であった。活気に乏しく、四肢の浮腫が著明で、腹部は陥凹しており、皮膚ツルゴールも高度に低下していた。血液検査では白血球数36900/μl、好酸球33%、IgE3419 IU/mlと著明な白血球増多、好酸球増多および非特異的IgEの上昇を認めた。またNa122mEq/l、K6.8mEq/l、Alb3. 4g/dl、IgGl25mg/dlと低Na血症、高K血症、低アルブミン血症、低γグロブリン血症を認め、抗利尿ホルモン、アルドステロン、レニン活性はそれぞれ9.88 pg/ml、1727.0 ng/dl、143.0 ng/ml/hrと著明に上昇していた。入院後、電解質は補正されたが、アトピー性皮膚炎に対するステロイド軟膏の使用を両親に拒否されたため、皮膚症状の改善はみられず、低アルブミン血症は進行した。好酸球性胃腸症による腸管からの蛋白漏出を鑑別する目的で、99mTc-HAS-DTPA蛋白漏出シンチグラフィを実施したところ、腸管からの漏出はなく顔面からの漏出を認めた。この結果を画像を提示しながら家人に説明したところ、直後から両親の考えに変化がみられ、積極的ではないがステロイド軟膏の使用に同意が得られた。ステロイド軟膏の塗布を開始したところ、アトピー性皮膚炎は劇的に改善し、体重増加も良好となった。
=====
このような、低蛋白血症の是正にはステロイド外用剤が有用であるという報告、その一方で、しばしば家族のステロイド忌避の意向のため「治療」に難渋した、といった報告は、数多くあります。
それでは、食事指導をしっかり行うことで、ステロイド外用を行うことなく、低蛋白血症を是正した、という報告はないのでしょうか? 探してみると、下のような学会抄録が見つかりました。
=====
【民間療法(整体)で栄養失調症をきたした乳児重症アトピー性皮膚炎の1例】
小倉由紀子(国立高知病院臨床研究部小児科)ほか
日本小児アレルギー学会誌。16:456,2002
症例は8ヶ月男児、母乳栄養。生後2ヶ月より顔面に湿疹が出現し、躯幹にも拡大し浸出液を伴うようになったため、5ヶ月時当科受診した。初診時、IgE2331U/ml、RAST卵白(2+)、処方された亜鉛華軟膏で皮疹が悪化したため、以後受診せず、毎日整体院に通っていた。母乳分泌良好であったが、針灸マッサージ師の指導で離乳開始せず、7ヶ月より頻回の水様下痢、体重減少が認められ、元気なく笑顔が見られなくなっていた。8ヶ月時、顔面単純ヘルペスに伴う発熱のため、再受診し、体重7. 0kg(1. 5kg減)、寝返り・起座不能、WBC19000/μ1、CRP1. 04mg/dl、血清蛋白3. 3g/dl、アルブミン1. 7g/dl、GOT1591U/1、GPT1051U/1, IgE275331U/ml,RASTダニ1(6+)、猫毛(3+)、卵白(6+)、牛乳(5+)、大豆(5+)、小麦(6+)、米(6+)、ひえ(5+)、りんご(5+)、さけ(6+)、いわし(4+)、ヘルペス感染と栄養失調症のため入院となった。ゾビラックスの点滴を行い、入院5日目より、母乳を中止し、アミノ酸乳とさごやし澱粉・野菜の離乳食を開始したところ、下痢と低蛋白血症は軽快し、体重が増加し始めた。入院6週目に皮疹軽快し、経口誘発試験を行ったところ、カゼイン加水分解乳、米、大豆、ひえ、豚肉、馬肉、兎肉が陽性、さつまいも、いか、たこ、えび、かには陰性であった。徐々に寝返り、起座、つかまり立ち可能となり、12ヶ月の現在、体重9. 3kgと栄養状態良好である。
=====
治療経過に「ステロイド外用した」と記されてないので、ステロイドを用いずに低蛋白・栄養不良を克服したケースと考えられます。念のため小倉先生にメールで確認してみたところ、次のようなお返事でした。
=====
この症例は、初めの主治医が顔面にアルメタ軟膏を毎日塗っていましたが、1ヶ月外用しても、軽快せず、その主治医が当院を退職したので、私が担当となり、 外用は直ちに中止しました。同じ病院、同じ小児科内でも、ステロイド使うのが当たり前と考える医師がほとんどです。中止したのが良かったのかどうか(中止 して1週間くらいでよくなりました)、以後、薬剤も保湿剤も使用せずに顔面の皮疹も軽快しました。抄録には、字数制限もあり、ステロイド外用がきいていた とも思えなかったので、あえて書きませんでした。当科では、重症の乳児も、ダニ抗原除去、除去食療法で治療しており、その後も、いろいろ、症例報告などしております。低蛋白血症を伴う乳児もいましたが、ステロイドを使わなくても、軽快しています。
=====
小倉先生のケースは、ステロイドを外用しなかったのみならず、ステロイド外用で良くならなかったのでそれを中止した上での食事指導であったようです。原因、あるいは悪化要因が見つかり、うまく排除されれば、ステロイドを使わずとも低蛋白血症は改善するという好例でしょう。
注:小倉先生の症例では、母乳をやめて人工乳とアレルゲン除去した離乳食とで改善しています。これは、このケースにおいては、母乳中に、母親が食したアレルゲンが微量移行していたためと考えられます。
しかし、すべての症例でこのようにうまくいくとは限りません。たとえば、
【民間療法としてのプルーンジュース過剰摂取の乳児 にみられた低蛋白血症を伴うアトピー性皮膚炎2症例 】
渡邊美砂(東邦大学医学部第一小児科)ほか
日本小児アレルギー学会誌 第15巻 第5号540~545, 2001
には、下図のような経過のケースが紹介されています。
今回は、この低蛋白血症の是正に、ステロイド外用剤は必須なのか?について考えてみましょう。
ネット検索で学会抄録をいくつか拾ってみました。
=====
【低蛋白血症をきたしたアトピー性皮膚炎、治療経過のまとめ 】
野村伊知郎(国立成育医療センターアレルギー科)ほか
日本小児アレルギー学会誌 19:648,2005
アトピー性皮膚炎患者にときに見られる低蛋白血症は、皮膚からの浸出液、血中好酸球増多、血小板増多、黄色ブドウ球菌皮膚colonizationを特徴とする。放置すれば成長障害、脳萎縮脳梗塞などをきたす恐れがあるため、速やかに適切な治療を行う必要がある。当院では2002年からの3年間で低蛋白血症をきたしたアトピー性皮膚炎26名が診断、治療されてきたが、症状、検査所見の改善において特徴的な経過を認めたため報告する。
患者は生後2ヵ月から4歳(平均11ヶ月)、全例中等症以上のアトピー性皮膚炎と、病変部からの浸出液が認められた。血清総蛋白は2. 8~5. 8g/dl、末梢血好酸球3~41%、総IgE2~18, 500 IU/m1、血小板数: 35. 8~117万/microLであった。血清ナトリウム125mEq/L以下、カリウム7mEq/L以上が2名ずつ存在した。治療は石鹸による入念な皮膚洗浄が行われ、ステロイド外用剤が使用された。皮膚炎の治療開始後、すみやかに皮膚所見は改善し、浸出液も消失した。血清ナトリウム、カリウム異常例は、輸液による補正なしに翌日から速やかに改善し、1週間後には正常値となった。血清総蛋白質も、同様に正常化した。末梢血好酸球数も著明に減少した。低蛋白血症をともなうアトピー性皮膚炎は、適切な皮膚炎治療によって、症状、予後が大きく変化するため、可及的早期の診断と治療が必要である。
=====
【ステロイド拒否の両親の説得に99mTc-HSA-DTPA蛋白漏出シンチグラフィが奏功した重症アトピー性皮膚炎の1乳児例】
堀江千春(三草津総合病院小児科)ほか
日本小児アレルギー学会誌。19:647,2005
症例は4ヶ月の乳児で、哺乳力低下と下痢を主訴に当科外来を受診し入院となった。体重は5100gで、2ヶ月前から約500gの減少がみられた。顔面から頚部にかけて重度のアトピー性皮膚炎があり、病変部からの漏出液が顕著であった。活気に乏しく、四肢の浮腫が著明で、腹部は陥凹しており、皮膚ツルゴールも高度に低下していた。血液検査では白血球数36900/μl、好酸球33%、IgE3419 IU/mlと著明な白血球増多、好酸球増多および非特異的IgEの上昇を認めた。またNa122mEq/l、K6.8mEq/l、Alb3. 4g/dl、IgGl25mg/dlと低Na血症、高K血症、低アルブミン血症、低γグロブリン血症を認め、抗利尿ホルモン、アルドステロン、レニン活性はそれぞれ9.88 pg/ml、1727.0 ng/dl、143.0 ng/ml/hrと著明に上昇していた。入院後、電解質は補正されたが、アトピー性皮膚炎に対するステロイド軟膏の使用を両親に拒否されたため、皮膚症状の改善はみられず、低アルブミン血症は進行した。好酸球性胃腸症による腸管からの蛋白漏出を鑑別する目的で、99mTc-HAS-DTPA蛋白漏出シンチグラフィを実施したところ、腸管からの漏出はなく顔面からの漏出を認めた。この結果を画像を提示しながら家人に説明したところ、直後から両親の考えに変化がみられ、積極的ではないがステロイド軟膏の使用に同意が得られた。ステロイド軟膏の塗布を開始したところ、アトピー性皮膚炎は劇的に改善し、体重増加も良好となった。
=====
このような、低蛋白血症の是正にはステロイド外用剤が有用であるという報告、その一方で、しばしば家族のステロイド忌避の意向のため「治療」に難渋した、といった報告は、数多くあります。
それでは、食事指導をしっかり行うことで、ステロイド外用を行うことなく、低蛋白血症を是正した、という報告はないのでしょうか? 探してみると、下のような学会抄録が見つかりました。
=====
【民間療法(整体)で栄養失調症をきたした乳児重症アトピー性皮膚炎の1例】
小倉由紀子(国立高知病院臨床研究部小児科)ほか
日本小児アレルギー学会誌。16:456,2002
症例は8ヶ月男児、母乳栄養。生後2ヶ月より顔面に湿疹が出現し、躯幹にも拡大し浸出液を伴うようになったため、5ヶ月時当科受診した。初診時、IgE2331U/ml、RAST卵白(2+)、処方された亜鉛華軟膏で皮疹が悪化したため、以後受診せず、毎日整体院に通っていた。母乳分泌良好であったが、針灸マッサージ師の指導で離乳開始せず、7ヶ月より頻回の水様下痢、体重減少が認められ、元気なく笑顔が見られなくなっていた。8ヶ月時、顔面単純ヘルペスに伴う発熱のため、再受診し、体重7. 0kg(1. 5kg減)、寝返り・起座不能、WBC19000/μ1、CRP1. 04mg/dl、血清蛋白3. 3g/dl、アルブミン1. 7g/dl、GOT1591U/1、GPT1051U/1, IgE275331U/ml,RASTダニ1(6+)、猫毛(3+)、卵白(6+)、牛乳(5+)、大豆(5+)、小麦(6+)、米(6+)、ひえ(5+)、りんご(5+)、さけ(6+)、いわし(4+)、ヘルペス感染と栄養失調症のため入院となった。ゾビラックスの点滴を行い、入院5日目より、母乳を中止し、アミノ酸乳とさごやし澱粉・野菜の離乳食を開始したところ、下痢と低蛋白血症は軽快し、体重が増加し始めた。入院6週目に皮疹軽快し、経口誘発試験を行ったところ、カゼイン加水分解乳、米、大豆、ひえ、豚肉、馬肉、兎肉が陽性、さつまいも、いか、たこ、えび、かには陰性であった。徐々に寝返り、起座、つかまり立ち可能となり、12ヶ月の現在、体重9. 3kgと栄養状態良好である。
=====
治療経過に「ステロイド外用した」と記されてないので、ステロイドを用いずに低蛋白・栄養不良を克服したケースと考えられます。念のため小倉先生にメールで確認してみたところ、次のようなお返事でした。
=====
この症例は、初めの主治医が顔面にアルメタ軟膏を毎日塗っていましたが、1ヶ月外用しても、軽快せず、その主治医が当院を退職したので、私が担当となり、 外用は直ちに中止しました。同じ病院、同じ小児科内でも、ステロイド使うのが当たり前と考える医師がほとんどです。中止したのが良かったのかどうか(中止 して1週間くらいでよくなりました)、以後、薬剤も保湿剤も使用せずに顔面の皮疹も軽快しました。抄録には、字数制限もあり、ステロイド外用がきいていた とも思えなかったので、あえて書きませんでした。当科では、重症の乳児も、ダニ抗原除去、除去食療法で治療しており、その後も、いろいろ、症例報告などしております。低蛋白血症を伴う乳児もいましたが、ステロイドを使わなくても、軽快しています。
=====
小倉先生のケースは、ステロイドを外用しなかったのみならず、ステロイド外用で良くならなかったのでそれを中止した上での食事指導であったようです。原因、あるいは悪化要因が見つかり、うまく排除されれば、ステロイドを使わずとも低蛋白血症は改善するという好例でしょう。
注:小倉先生の症例では、母乳をやめて人工乳とアレルゲン除去した離乳食とで改善しています。これは、このケースにおいては、母乳中に、母親が食したアレルゲンが微量移行していたためと考えられます。
しかし、すべての症例でこのようにうまくいくとは限りません。たとえば、
【民間療法としてのプルーンジュース過剰摂取の乳児 にみられた低蛋白血症を伴うアトピー性皮膚炎2症例 】
渡邊美砂(東邦大学医学部第一小児科)ほか
日本小児アレルギー学会誌 第15巻 第5号540~545, 2001
には、下図のような経過のケースが紹介されています。
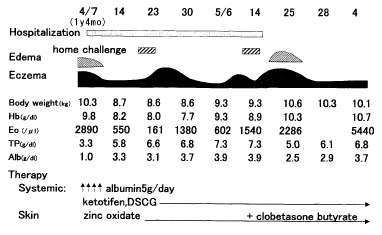
低蛋白血症のため、入院(Hospitalization)のうえ、アルブミンを点滴し、同時に食事指導(大量に飲んでいたプルーンジュースの中止を含む)して改善。入院中はステロイド外用は行わなかったようです。しかし外泊負荷(home challenge)すると悪化するので、退院後はステロイド外用(clobetasone butyrate)が開始されました。血液検査でチリダニのRASTが陽性であり、病院と自宅の違いが関係する何らかの環境系悪化因子が疑われます。しかし、その調査は断念して、ステロイド外用剤が用いられました。
この論文は2例報告で、もう1例は次のようなものです。
=====
症例2: 1歳4カ月 男児 主訴: 湿疹
家族歴: 母, 姉にアトピー性皮膚炎 父アレルギー性鼻炎
出生歴: 在胎38週, 出生時体重2700g
発達歴: 頚定3カ月, 独歩1歳2カ月
既往歴: 4カ月よりアトピー性皮膚炎
発病および経過: 生後4カ月時より顔に湿疹を認め、近医小児科を受診し血液検査を施行された。IgE32 IU/ml、測定された卵白,牛乳,大豆,米,小麦の特異IgE抗体はすべて陰性であった。 近医皮膚科を受診し, 内服(詳細不明), 外用剤(ステロイド含有軟膏)処方された.。しかし内服のみ数日行い, 外用剤はステロイド含有だったため自己判断で使用せず, 以後医療機関ではADに対する治療は受けていなかった。生後5カ月で台湾 に転居し,牛乳を除去し山羊乳を与えていた。1歳過ぎに全身の湿疹が増悪したため, 一時帰国した際, 当科を受診した。尚1歳頃よりプルーンジュースを1日に200~400ml摂取しており, 1日5~10回の有形~泥状便がみられていた。
診察所見: 身長78.0cm(±0SD), 体重9150g(-0.9SD),
体温36.8℃, 全身状態良, 浮腫なし,全身の皮膚に湿疹あり,顔, 肘, 下腿にはびらんや滲出液がみられた。 胸部や腹部には異常を認めず.左右頚部に1~1.2cm大リンパ節を数個ずつ触知した。
検査所見: 白血球, 好酸球の増多 と低蛋白血症がみられた。アレルギー検査ではIgE926 IU/mlと高値で, 卵白,大豆,小麦,米,ソバで特異IgE抗体が陽性であった。本症例は,外来で指示した内服(フマル酸ケトチフェン), 軟膏療法(酸化亜鉛軟膏, 白色ワセ リン2: 酪酸クロベタゾン軟膏(注:ステロイド)1混合)を受け入れず, 2回の受診で治療を拒否し医療機関から離れたため経過は不明。
=====
ステロイド外用剤を用いれば、食事の工夫や、悪化要因探しをしなくても、簡単確実に低蛋白血症を改善できるでしょう。それは確かです。また、ステロイド外用剤を用いた患者すべてが長期連用の結果、依存や離脱の苦しみを味わうことになるというものでもありません。ですから、医師がステロイド外用剤による治療を選択肢の一つとして提示することに問題はないし、患児の親が、ステロイド外用剤について、ただ漠然と恐ろしいものだと誤解している可能性もありますから、その説明をするのも良いことだと思います。
しかし、その一方で、十分な情報提供を受けた上でなお、ステロイド忌避の道を選んだ親は、医師がステロイド外用治療にこだわることによって、医療機関から離れていってしまいます。
小倉先生のケースが示しているように、食事指導と悪化因子排除がうまく奏功すれば、ステロイド外用を行わなくても、浸出液や下痢傾向による低蛋白血漿から脱出できる例はあるのですから、医師が最初からステロイド外用を絶対的に必要なものだとして、患者に押し付けるのは間違っています。それは、治療を拒否して医療機関から離れていく患者を作り出す結果となります。
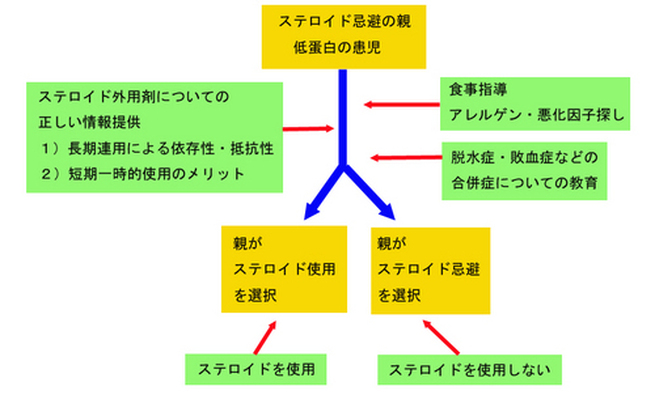
以上から考えたとき、低蛋白血症をともなったアトピー児の親に、医師はどう向き合うべきかというと、わたしは下図のようなイメージが望ましいと考えます。
この論文は2例報告で、もう1例は次のようなものです。
=====
症例2: 1歳4カ月 男児 主訴: 湿疹
家族歴: 母, 姉にアトピー性皮膚炎 父アレルギー性鼻炎
出生歴: 在胎38週, 出生時体重2700g
発達歴: 頚定3カ月, 独歩1歳2カ月
既往歴: 4カ月よりアトピー性皮膚炎
発病および経過: 生後4カ月時より顔に湿疹を認め、近医小児科を受診し血液検査を施行された。IgE32 IU/ml、測定された卵白,牛乳,大豆,米,小麦の特異IgE抗体はすべて陰性であった。 近医皮膚科を受診し, 内服(詳細不明), 外用剤(ステロイド含有軟膏)処方された.。しかし内服のみ数日行い, 外用剤はステロイド含有だったため自己判断で使用せず, 以後医療機関ではADに対する治療は受けていなかった。生後5カ月で台湾 に転居し,牛乳を除去し山羊乳を与えていた。1歳過ぎに全身の湿疹が増悪したため, 一時帰国した際, 当科を受診した。尚1歳頃よりプルーンジュースを1日に200~400ml摂取しており, 1日5~10回の有形~泥状便がみられていた。
診察所見: 身長78.0cm(±0SD), 体重9150g(-0.9SD),
体温36.8℃, 全身状態良, 浮腫なし,全身の皮膚に湿疹あり,顔, 肘, 下腿にはびらんや滲出液がみられた。 胸部や腹部には異常を認めず.左右頚部に1~1.2cm大リンパ節を数個ずつ触知した。
検査所見: 白血球, 好酸球の増多 と低蛋白血症がみられた。アレルギー検査ではIgE926 IU/mlと高値で, 卵白,大豆,小麦,米,ソバで特異IgE抗体が陽性であった。本症例は,外来で指示した内服(フマル酸ケトチフェン), 軟膏療法(酸化亜鉛軟膏, 白色ワセ リン2: 酪酸クロベタゾン軟膏(注:ステロイド)1混合)を受け入れず, 2回の受診で治療を拒否し医療機関から離れたため経過は不明。
=====
ステロイド外用剤を用いれば、食事の工夫や、悪化要因探しをしなくても、簡単確実に低蛋白血症を改善できるでしょう。それは確かです。また、ステロイド外用剤を用いた患者すべてが長期連用の結果、依存や離脱の苦しみを味わうことになるというものでもありません。ですから、医師がステロイド外用剤による治療を選択肢の一つとして提示することに問題はないし、患児の親が、ステロイド外用剤について、ただ漠然と恐ろしいものだと誤解している可能性もありますから、その説明をするのも良いことだと思います。
しかし、その一方で、十分な情報提供を受けた上でなお、ステロイド忌避の道を選んだ親は、医師がステロイド外用治療にこだわることによって、医療機関から離れていってしまいます。
小倉先生のケースが示しているように、食事指導と悪化因子排除がうまく奏功すれば、ステロイド外用を行わなくても、浸出液や下痢傾向による低蛋白血漿から脱出できる例はあるのですから、医師が最初からステロイド外用を絶対的に必要なものだとして、患者に押し付けるのは間違っています。それは、治療を拒否して医療機関から離れていく患者を作り出す結果となります。
以上から考えたとき、低蛋白血症をともなったアトピー児の親に、医師はどう向き合うべきかというと、わたしは下図のようなイメージが望ましいと考えます。
まず、ステロイド外用剤というものについて、正しく理解していない場合がありうるので、情報提供しなくてはなりません。ここでは、長期連用によって依存や抵抗性に陥ることがあるデメリットも、短期一時的外用では問題は生じず確実に低蛋白を改善することが出来るというメリットも、等しく述べられるべきです。
その結果、親がステロイド治療を受け入れた場合は使用すればよいし、拒否した場合は、ステロイドを用いずに治療するべきです。
食べられるものを増やして少しでも栄養の吸収を上げ(食事指導)、また、浸出液や下痢傾向の原因となっている悪化要因探し・排除は、ステロイドを用いる用いないに関わらず、並行して進められなければなりません。
わたしは、医師がステロイドなど薬物治療にこだわるのは、それが、患者にとってだけでなく、医師自身にとっても安易で手間ひまがかからない、ということが大きな理由だと思います。保険診療における採算性の問題もあります。
しかし、だからといって、私が今、ここに記しているような正論を、嘘で固めて、ステロイド外用治療がどうしても必須であるかのように誤魔化してはいけない。それは偽善です。
「現行の保険診療の報酬の範囲で、わたしが出来ることは、ステロイド外用剤を処方することくらいです。それ以上は、わたしの労力の持ち出しになってしまう。ばかばかしくてやる気が起きないので、わたしはステロイド外用剤を処方することしかしません。」
こう、患者に説明するべきでしょう。患者は怒って来なくなるかもしれない。しかし、嘘をついて取り繕い、結果として患者の判断を誤らせて人生を狂わせたり、ステロイド忌避の親が社会的に医療ネグレクト扱いされるように仕向けるよりは、はるかにましです。
また、先日来、解説している、脱水症や敗血症など、重篤な合併症のリスクについても、情報提供が必要です。とくに、低栄養・低蛋白血症が敗血症のリスクであることは、強く警告すべきです。患者は「アトピーを治す」ことにばかり考えが集中してしまいがちです。栄養を上げる意味での食事の工夫にしろ、ステロイド外用剤の一時的使用のメリットにしろ、広い視点からアトピー児の子育てを見直すきっかけになるでしょう。
追記1)
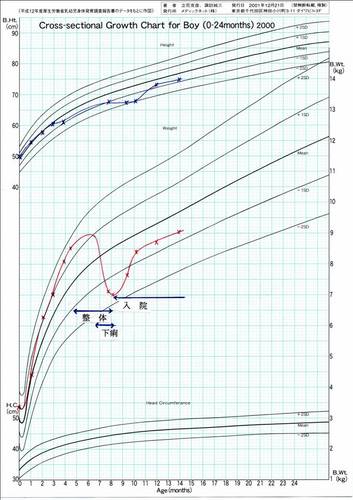
小倉先生からこの患児の成長曲線を送っていただきました。
その結果、親がステロイド治療を受け入れた場合は使用すればよいし、拒否した場合は、ステロイドを用いずに治療するべきです。
食べられるものを増やして少しでも栄養の吸収を上げ(食事指導)、また、浸出液や下痢傾向の原因となっている悪化要因探し・排除は、ステロイドを用いる用いないに関わらず、並行して進められなければなりません。
わたしは、医師がステロイドなど薬物治療にこだわるのは、それが、患者にとってだけでなく、医師自身にとっても安易で手間ひまがかからない、ということが大きな理由だと思います。保険診療における採算性の問題もあります。
しかし、だからといって、私が今、ここに記しているような正論を、嘘で固めて、ステロイド外用治療がどうしても必須であるかのように誤魔化してはいけない。それは偽善です。
「現行の保険診療の報酬の範囲で、わたしが出来ることは、ステロイド外用剤を処方することくらいです。それ以上は、わたしの労力の持ち出しになってしまう。ばかばかしくてやる気が起きないので、わたしはステロイド外用剤を処方することしかしません。」
こう、患者に説明するべきでしょう。患者は怒って来なくなるかもしれない。しかし、嘘をついて取り繕い、結果として患者の判断を誤らせて人生を狂わせたり、ステロイド忌避の親が社会的に医療ネグレクト扱いされるように仕向けるよりは、はるかにましです。
また、先日来、解説している、脱水症や敗血症など、重篤な合併症のリスクについても、情報提供が必要です。とくに、低栄養・低蛋白血症が敗血症のリスクであることは、強く警告すべきです。患者は「アトピーを治す」ことにばかり考えが集中してしまいがちです。栄養を上げる意味での食事の工夫にしろ、ステロイド外用剤の一時的使用のメリットにしろ、広い視点からアトピー児の子育てを見直すきっかけになるでしょう。
追記1)
小倉先生からこの患児の成長曲線を送っていただきました。
これを見ると、 小児科医が行う食事療法を中心とした非ステロイド治療と、民間療法(この場合は整体)との違いがよくわかります。食物中のアレルゲンや悪化要因探し・排除が出来なければ、結果的に何を食べさせればよいのかも解らず、体重減少(低蛋白血症)が進行します。民間療法の方は、素人判断で「とりあえず母乳なら安全だろう」と考えてそう指導したのでしょうが、それが間違いであったことは、上に記した通りです。
食物アレルギー指導に関して「行過ぎた食事制限は問題だ」と言われることがありますが、私の知る限り、非ステロイドのアトピー治療に取り組む小児科医たちの関心事は「何を食べさせればいいのか?」にあります。決して何を制限すれば治るのか?ではありません。何を避けて食べさせれば、この子は下痢や浸出液から解放されて、体重が増加するのか?です。
この点は、私のような、成人アトピーを多く診て来た皮膚科医とは視点が異なります。成人での食事性悪化因子の場合は、単に「それを避けてほかのものを食べればいい」し、患者自身が解っていることが多いですから、必ずしも指導は要りません(まれに、いわゆる「隠れアレルゲン」=好きで毎日のように食べているものが悪化要因であること、はあり、その指摘は医師による血液検査や食事日記で明らかになることがありますが)。
乳幼児の場合は「育て」なければならない。育てる=食べさせると言っても過言ではありません。「育てる=食べさせる」に、医師の知識が必要という点で、乳幼児においては、成人アトピーよりも医師の出番は多いです。
以下に、小倉先生からのコメントを紹介します。
=====
日本アレルギー学会でも、小児アレルギー学会でも、アトピーで栄養失調や低蛋白血症の乳幼児の症例報告は、ほとんど全て、ステロイド外用を嫌がっていた親を、説き伏せて、ステロイド外用したら、良くなった、良かった、良かった、だから、ステロイド忌避が悪化原因だというようなものばかりです。そういう医師に「ステロイドを嫌がる親にはそれなりの理由があってのことでしょうから、小児科医なら、ステロイドを使わずに、アレルゲン除去をきちんと行なって治してあげようとは思わないのですか?」と質問したことがありますが、その方は「ステロイドを使わずには治せません。」と言い切り、それでもう議論は終わってしまいました。学会の態勢がそういう状況ですから、若い小児科医たちも、そのやり方を踏襲し、子どものアトピーにステロイドを塗るのは当然と考えており、残念ながら、これが現状です。受診したら、ステロイドを使われるからという理由で、受診が遅れ、子どもたちが不幸な転帰にならないことを祈るばかりです。
=====
追記2) 脱水症・敗血症・低蛋白血症の3記事を「ステロイドを用いない乳幼児のアトピー性皮膚炎治療にあたって気をつけるべきこと」と題して、pdfファイルにまとめてUPしました(→こちら)。お母さん方の勉強会などでご活用ください。
2012.06.15
食物アレルギー指導に関して「行過ぎた食事制限は問題だ」と言われることがありますが、私の知る限り、非ステロイドのアトピー治療に取り組む小児科医たちの関心事は「何を食べさせればいいのか?」にあります。決して何を制限すれば治るのか?ではありません。何を避けて食べさせれば、この子は下痢や浸出液から解放されて、体重が増加するのか?です。
この点は、私のような、成人アトピーを多く診て来た皮膚科医とは視点が異なります。成人での食事性悪化因子の場合は、単に「それを避けてほかのものを食べればいい」し、患者自身が解っていることが多いですから、必ずしも指導は要りません(まれに、いわゆる「隠れアレルゲン」=好きで毎日のように食べているものが悪化要因であること、はあり、その指摘は医師による血液検査や食事日記で明らかになることがありますが)。
乳幼児の場合は「育て」なければならない。育てる=食べさせると言っても過言ではありません。「育てる=食べさせる」に、医師の知識が必要という点で、乳幼児においては、成人アトピーよりも医師の出番は多いです。
以下に、小倉先生からのコメントを紹介します。
=====
日本アレルギー学会でも、小児アレルギー学会でも、アトピーで栄養失調や低蛋白血症の乳幼児の症例報告は、ほとんど全て、ステロイド外用を嫌がっていた親を、説き伏せて、ステロイド外用したら、良くなった、良かった、良かった、だから、ステロイド忌避が悪化原因だというようなものばかりです。そういう医師に「ステロイドを嫌がる親にはそれなりの理由があってのことでしょうから、小児科医なら、ステロイドを使わずに、アレルゲン除去をきちんと行なって治してあげようとは思わないのですか?」と質問したことがありますが、その方は「ステロイドを使わずには治せません。」と言い切り、それでもう議論は終わってしまいました。学会の態勢がそういう状況ですから、若い小児科医たちも、そのやり方を踏襲し、子どものアトピーにステロイドを塗るのは当然と考えており、残念ながら、これが現状です。受診したら、ステロイドを使われるからという理由で、受診が遅れ、子どもたちが不幸な転帰にならないことを祈るばかりです。
=====
追記2) 脱水症・敗血症・低蛋白血症の3記事を「ステロイドを用いない乳幼児のアトピー性皮膚炎治療にあたって気をつけるべきこと」と題して、pdfファイルにまとめてUPしました(→こちら)。お母さん方の勉強会などでご活用ください。
2012.06.15