九州大・古江先生の最近の論文
Current status of atopic dermatitis in Japan. Masutaka Furue , Takahito Chiba, and Satoshi Takeuchi, Asia Pac Allergy 2011 Jul;1(2):64-72
2011年の7月に、アトピー性皮膚炎診療ガイドラインの作成委員長である九州大学の古江先生が、「日本のアトピー性皮膚炎の現状」と題して、Asia Pac Allergyという雑誌のonline版に公表した総説です。そのうちのステロイド外用剤に関する節を読んでみましょう。以前、本ブログでも紹介したデータの再引用論文ですが、古江先生の最近の考え方を確認するのに良い資料だと思います。(http://apallergy.org/DOIx.php?id=10.5415/apallergy.2011.1.2.64から、無料でダウンロード出来ますので、表が小さくて見難いというかたは、原本をご参照下さい)
ーーーーー(ここから引用)-----
【Topical steroid therapy with special reference to steroid phobia in Japan】
ステロイド外用療法、とくに日本におけるステロイド忌避に関して。
Although topical steroids, emollients and oral antihistamines are used as the first-line therapy for AD, long-term application, even with intermittent use, induces local and unavoidable adverse effects such as skin atrophy and telangiectasia in a substantial percentage of patients.
ステロイド外用剤、保湿剤、経口抗ヒスタミン剤は、アトピー性皮膚炎の第一選択であるが、長期使用においては、たとえ間欠的使用であっても、かなりの率で皮膚萎縮や毛細血管拡張などの局所的副作用をもたらす。
These adverse effects and the emotional fear of long-term use of topical steroids have induced a topical steroid phobia in patients throughout the world. Before the topical tacrolimus was commercially available in Japan, we collected clinical data on 1,271 AD patients who had been followed for at least 6 months in outpatient clinics.
これらの副作用やステロイド外用剤の長期連用に対する感情的な恐怖は、患者のステロイド忌避を世界的に引き起こしている。タクロリムス外用剤が日本で発売開始になる以前に、我々は1271人のアトピー性皮膚炎患者を外来で6ヶ月間診療したデータを集めた。
The check sheet for each patient included the following items: age; gender; duration of AD; global severity before treatment; global severity after 6 months of conventional topical steroid therapy; evaluation of clinical improvement; total dose of each rank of topical steroids per 6 months’ therapy on the face, scalp, trunk and extremities; association with herpes simplex infection and/ or Kaposi’s varicelliform eruption; association with molluscum contagiosum; and adverse effects of topical steroids (telangiectasia on cheeks, skin atrophy of antecubital/popliteal fossae, acne and folliculitis, hypertrichosis, bacterial infection, dermatomycosis, rosacea-like dermatitis, contact dermatitis caused by topical steroids, and steroid-induced striae atrophicae). Global clinical severity was classified as “very severe”, “severe”, “moderate” and “mild”. The ranking of topical steroids was “strongest”, strong”, “strong”, “mild” and “weak” in Japan.
個々の患者に対するチェックシートには以下の項目が含まれている。年齢、性別、罹病期間、治療前の全般重症度、従来のステロイド外用療法による6ヶ月治療後の全般重症度、臨床的改善の評価、顔・頭・躯幹・四肢へのステロイド外用剤使用総量とランク、単純ヘルペス・カポジ水痘様発疹症との関連、伝染性軟属腫との関連、ステロイド外用剤の副作用(頬の毛細血管拡張、肘窩膝窩の皮膚萎縮、にきびおよび毛嚢炎、多毛、細菌感染、皮膚真菌症、酒さ様皮膚炎、ステロイド外用剤による接触皮膚炎、皮膚線条)。全般的な臨床的重症度は、「非常に悪い」「悪い」「中等」「軽度」に分類した。日本におけるステロイド外用剤のランクは、strongest, strong, strong, mild, weakである。
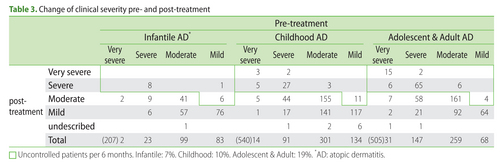
The 1,271 patients with AD were divided into 3 groups according to age: 210 infantile (0-2 year old) cases, 546 childhood (≥2 and <13 years old) cases, and 515 adolescent and adult (≥13 years old) cases. All of the patients were treated with topical steroids and moisturizing emollients. The clinical severity of AD in the majority of patients improved or was unchanged after 6 months of conventional therapy (“controlled” group). However, 7% of infantile AD, 10% of childhood AD and 19% of adolescent and adult AD patients remained in a very severe or severe state or experienced exacerbation (“uncontrolled” group) (Table 3) .
1271人のアトピー性皮膚炎患者を、年齢に応じて3グループに分けた。0-2才の幼児210人、2才以上13才未満の小児546人、13才以上の思春期および成人515人である。全ての患者は、ステロイド外用剤および保湿剤で治療された。大多数の患者は、(ステロイド外用剤および保湿剤による)従来の治療6ヵ月後、改善または不変であった(コントロール良好群)。しかし、幼児の7%、小児の10%、思春期および成人の19%では、「非常に悪い」「悪い」のままであるか、悪化した(コントロール不良群)(表3)。
ーーーーー(ここまで引用)-----
2011年の7月に、アトピー性皮膚炎診療ガイドラインの作成委員長である九州大学の古江先生が、「日本のアトピー性皮膚炎の現状」と題して、Asia Pac Allergyという雑誌のonline版に公表した総説です。そのうちのステロイド外用剤に関する節を読んでみましょう。以前、本ブログでも紹介したデータの再引用論文ですが、古江先生の最近の考え方を確認するのに良い資料だと思います。(http://apallergy.org/DOIx.php?id=10.5415/apallergy.2011.1.2.64から、無料でダウンロード出来ますので、表が小さくて見難いというかたは、原本をご参照下さい)
ーーーーー(ここから引用)-----
【Topical steroid therapy with special reference to steroid phobia in Japan】
ステロイド外用療法、とくに日本におけるステロイド忌避に関して。
Although topical steroids, emollients and oral antihistamines are used as the first-line therapy for AD, long-term application, even with intermittent use, induces local and unavoidable adverse effects such as skin atrophy and telangiectasia in a substantial percentage of patients.
ステロイド外用剤、保湿剤、経口抗ヒスタミン剤は、アトピー性皮膚炎の第一選択であるが、長期使用においては、たとえ間欠的使用であっても、かなりの率で皮膚萎縮や毛細血管拡張などの局所的副作用をもたらす。
These adverse effects and the emotional fear of long-term use of topical steroids have induced a topical steroid phobia in patients throughout the world. Before the topical tacrolimus was commercially available in Japan, we collected clinical data on 1,271 AD patients who had been followed for at least 6 months in outpatient clinics.
これらの副作用やステロイド外用剤の長期連用に対する感情的な恐怖は、患者のステロイド忌避を世界的に引き起こしている。タクロリムス外用剤が日本で発売開始になる以前に、我々は1271人のアトピー性皮膚炎患者を外来で6ヶ月間診療したデータを集めた。
The check sheet for each patient included the following items: age; gender; duration of AD; global severity before treatment; global severity after 6 months of conventional topical steroid therapy; evaluation of clinical improvement; total dose of each rank of topical steroids per 6 months’ therapy on the face, scalp, trunk and extremities; association with herpes simplex infection and/ or Kaposi’s varicelliform eruption; association with molluscum contagiosum; and adverse effects of topical steroids (telangiectasia on cheeks, skin atrophy of antecubital/popliteal fossae, acne and folliculitis, hypertrichosis, bacterial infection, dermatomycosis, rosacea-like dermatitis, contact dermatitis caused by topical steroids, and steroid-induced striae atrophicae). Global clinical severity was classified as “very severe”, “severe”, “moderate” and “mild”. The ranking of topical steroids was “strongest”, strong”, “strong”, “mild” and “weak” in Japan.
個々の患者に対するチェックシートには以下の項目が含まれている。年齢、性別、罹病期間、治療前の全般重症度、従来のステロイド外用療法による6ヶ月治療後の全般重症度、臨床的改善の評価、顔・頭・躯幹・四肢へのステロイド外用剤使用総量とランク、単純ヘルペス・カポジ水痘様発疹症との関連、伝染性軟属腫との関連、ステロイド外用剤の副作用(頬の毛細血管拡張、肘窩膝窩の皮膚萎縮、にきびおよび毛嚢炎、多毛、細菌感染、皮膚真菌症、酒さ様皮膚炎、ステロイド外用剤による接触皮膚炎、皮膚線条)。全般的な臨床的重症度は、「非常に悪い」「悪い」「中等」「軽度」に分類した。日本におけるステロイド外用剤のランクは、strongest, strong, strong, mild, weakである。
The 1,271 patients with AD were divided into 3 groups according to age: 210 infantile (0-2 year old) cases, 546 childhood (≥2 and <13 years old) cases, and 515 adolescent and adult (≥13 years old) cases. All of the patients were treated with topical steroids and moisturizing emollients. The clinical severity of AD in the majority of patients improved or was unchanged after 6 months of conventional therapy (“controlled” group). However, 7% of infantile AD, 10% of childhood AD and 19% of adolescent and adult AD patients remained in a very severe or severe state or experienced exacerbation (“uncontrolled” group) (Table 3) .
1271人のアトピー性皮膚炎患者を、年齢に応じて3グループに分けた。0-2才の幼児210人、2才以上13才未満の小児546人、13才以上の思春期および成人515人である。全ての患者は、ステロイド外用剤および保湿剤で治療された。大多数の患者は、(ステロイド外用剤および保湿剤による)従来の治療6ヵ月後、改善または不変であった(コントロール良好群)。しかし、幼児の7%、小児の10%、思春期および成人の19%では、「非常に悪い」「悪い」のままであるか、悪化した(コントロール不良群)(表3)。
ーーーーー(ここまで引用)-----
太字のくだりは、ステロイド外用剤および保湿剤による従来通りの外来治療の限界を示しているもので、古江先生は、このあと、この原因として、
1)十分な外用がなされていない(患者がステロイド忌避を克服して、外用量を増やせば、コントロール良好群の率が増える)。
2)ステロイド外用量を増やしても治療抵抗性(注:効かなくなったということ)の患者群がいる。
の二つの可能性に言及しています。まずは順に読み進めていきましょう。
ーーーーー(ここから引用)-----
This data suggested that the incidence of very severe and severe AD was significantly higher in the adolescent/adult AD group than in the infantile and childhood groups. Concordantly, Brunsting pointed out in 1936 that the recurrent lesions of adolescent and adult AD were resistant to treatment by local measures. These uncontrolled patients were considered as “intractable” and they received much attention as a social problem in Japan.
このデータは、「非常に悪い」と「悪い」のアトピー性皮膚炎患者の率が、幼児や小児のグループよりも、思春期・成人のグループにおいて著しく高いことを示している。Brunstingの1936年の、思春期・成人期に再燃した皮疹は、局所外用療法に抵抗性であるという報告に合致する。これらのコントロール不良な患者は「難治性」と考えられ、日本において社会問題にもなった。
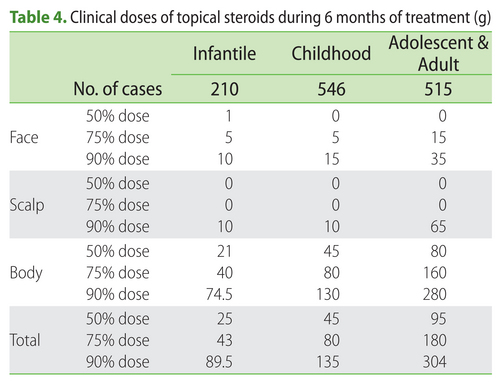
The total doses of topical steroids used during the 6-month treatment period are listed in Table 4 as median, 75 percentile and 90 percentile doses. During the 6 months, 90% of AD patients used less than 89.5 g, 135 g and 304 g of topical steroids on the entire body in the infantile, childhood, and adolescent/adult groups, respectively. The 90 percentile doses applied on the face during the 6 months were 10 g, 15 g and 35 g in the infantile, childhood and adolescent/adult AD groups, respectively. The amount of topical steroids applied in this survey was much less than that reported by Wilson et al. and Munro et al.
6ヶ月の治療期間に使用されたステロイド外用量を、表4に、中間値、75パーセンタイル、90パーセンタイル値とともに示した。6ヶ月間に全身に用いられたステロイド外用量の90パーセンタイル値は、幼児で89.5g、小児で135g、思春期・成人で304gであった。6ヶ月間に顔面に用いられたステロイド外用量の90パーセンタイル値は、幼児で10g、小児で15g、思春期・成人で35gであった。今回の調査で明らかとなったステロイド外用剤使用量は、WilsonらおよびMunroらの報告よりもはるかに少なかった。
1)十分な外用がなされていない(患者がステロイド忌避を克服して、外用量を増やせば、コントロール良好群の率が増える)。
2)ステロイド外用量を増やしても治療抵抗性(注:効かなくなったということ)の患者群がいる。
の二つの可能性に言及しています。まずは順に読み進めていきましょう。
ーーーーー(ここから引用)-----
This data suggested that the incidence of very severe and severe AD was significantly higher in the adolescent/adult AD group than in the infantile and childhood groups. Concordantly, Brunsting pointed out in 1936 that the recurrent lesions of adolescent and adult AD were resistant to treatment by local measures. These uncontrolled patients were considered as “intractable” and they received much attention as a social problem in Japan.
このデータは、「非常に悪い」と「悪い」のアトピー性皮膚炎患者の率が、幼児や小児のグループよりも、思春期・成人のグループにおいて著しく高いことを示している。Brunstingの1936年の、思春期・成人期に再燃した皮疹は、局所外用療法に抵抗性であるという報告に合致する。これらのコントロール不良な患者は「難治性」と考えられ、日本において社会問題にもなった。
The total doses of topical steroids used during the 6-month treatment period are listed in Table 4 as median, 75 percentile and 90 percentile doses. During the 6 months, 90% of AD patients used less than 89.5 g, 135 g and 304 g of topical steroids on the entire body in the infantile, childhood, and adolescent/adult groups, respectively. The 90 percentile doses applied on the face during the 6 months were 10 g, 15 g and 35 g in the infantile, childhood and adolescent/adult AD groups, respectively. The amount of topical steroids applied in this survey was much less than that reported by Wilson et al. and Munro et al.
6ヶ月の治療期間に使用されたステロイド外用量を、表4に、中間値、75パーセンタイル、90パーセンタイル値とともに示した。6ヶ月間に全身に用いられたステロイド外用量の90パーセンタイル値は、幼児で89.5g、小児で135g、思春期・成人で304gであった。6ヶ月間に顔面に用いられたステロイド外用量の90パーセンタイル値は、幼児で10g、小児で15g、思春期・成人で35gであった。今回の調査で明らかとなったステロイド外用剤使用量は、WilsonらおよびMunroらの報告よりもはるかに少なかった。
Association with herpes simplex virus infection and/or Kaposi’s varicelliform eruption was found in 2.4% of infantile AD patients, 2.5% of childhood AD patients and 3.5% of adolescent and adult AD patients during the 6-month treatment period. Association with molluscum contagiosum was detected in 7% of infantile AD patients, 9% of childhood AD patients, and 0.2% of adolescent and adult AD patients. The cumulative incidence of adverse effects was assessed (Table 5) and as expected, it was much higher in the adolescent and adult AD patients than in the infantile AD patients.
単純ヘルペス感染およびカポジ水痘様発疹症は、6ヶ月の治療期間中に、幼児の2.4%、小児の2.5%、思春期・成人の3.5%でみられた。伝染性軟属腫は幼児の7%、小児の9%、思春期・成人の0.2%でみられた。総副作用は表5の通りで、予想されたように、思春期成人では、幼児よりも高率であった。
Telangiectasia on the cheeks and skin atrophy of antecubital/popliteal fossae were frequently observed as the predilection sites of AD (face and flexure areas).
There was a small but appreciable percentage of patients with adverse effects such
as local skin atrophy and telangiectasia . The incidence of these adverse effects might be predicted by age, sex, and strength and quantity of topical steroids. In addition, these adverse effects were reversible.
頬の毛細血管拡張や肘窩膝窩の皮膚萎縮は、顔面・屈曲部がアトピー性皮膚炎の好発部位であることから頻度が高かった。少数とはいえかなりの%の患者で局所の皮膚萎縮や毛細血管拡張という副作用が見られた。これらの副作用は年齢・性・ステロイド外用剤の強さや量と相関があるかもしれない。また、これら副作用は可逆的なものであった。
We next examined the topical steroid doses used in the “controlled” and “uncontrolled” groups (Table 6) .
我々は、次に、コントロール良好群とコントロール不良群におけるステロイド外用量を比較してみた(表6)。
単純ヘルペス感染およびカポジ水痘様発疹症は、6ヶ月の治療期間中に、幼児の2.4%、小児の2.5%、思春期・成人の3.5%でみられた。伝染性軟属腫は幼児の7%、小児の9%、思春期・成人の0.2%でみられた。総副作用は表5の通りで、予想されたように、思春期成人では、幼児よりも高率であった。
Telangiectasia on the cheeks and skin atrophy of antecubital/popliteal fossae were frequently observed as the predilection sites of AD (face and flexure areas).
There was a small but appreciable percentage of patients with adverse effects such
as local skin atrophy and telangiectasia . The incidence of these adverse effects might be predicted by age, sex, and strength and quantity of topical steroids. In addition, these adverse effects were reversible.
頬の毛細血管拡張や肘窩膝窩の皮膚萎縮は、顔面・屈曲部がアトピー性皮膚炎の好発部位であることから頻度が高かった。少数とはいえかなりの%の患者で局所の皮膚萎縮や毛細血管拡張という副作用が見られた。これらの副作用は年齢・性・ステロイド外用剤の強さや量と相関があるかもしれない。また、これら副作用は可逆的なものであった。
We next examined the topical steroid doses used in the “controlled” and “uncontrolled” groups (Table 6) .
我々は、次に、コントロール良好群とコントロール不良群におけるステロイド外用量を比較してみた(表6)。
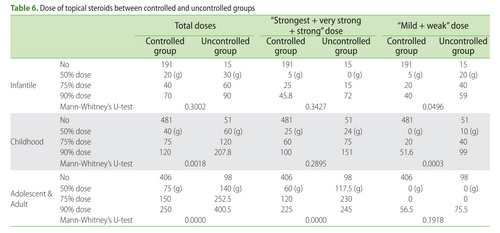
The total usage of topical steroids was unexpectedly higher in the “uncontrolled” group than in the “controlled” group. The statistical difference became more obvious in the adolescent/adult group than in the childhood group (Table 3). Topical steroids are useful for treating AD, but there appears to be a subgroup of patients who remain severe despite increasing applications of topical steroids.
コントロール不良群でのステロイド外用剤使用量は、コントロール良好群に比べて、予想外に多かった。統計的有意差は、小児よりも思春期成人において、より明らかであった。ステロイド外用剤はアトピー性皮膚炎の治療に有用であるが、ステロイド外用量を増やしても「悪い」ままである一部の患者群がいるようである。
Nevertheless, all of the patients in the “uncontrolled” group may not have been “uncontrollable”, because the total application dose per 6 months in 50% of the “uncontrolled” patients was very small (Table 6, undertreatment state).
しかしながら、コントロール不良群の全ての患者が、真にコントロール不能というわけではないかもしれない。なぜなら、コントロール不良群の患者の50%では、ステロイド外用総量が非常に少ないからである(表6、外用量不足)。
ーーーーー(ここまで引用)-----
ここで、コントロール不良群の原因として、
1)十分な外用がなされていない(患者がステロイド忌避を克服して、外用量を増やせば、コントロール良好群の率が増える)。
2)ステロイド外用量を増やしても治療抵抗性の患者群がいる。
の二つの可能性が示唆されています。
この二つが共に存在することは、私も同感です。実際には依存に陥っていないが、依存に対する恐怖のため、ステロイド外用量が、控えめになる患者は確かに存在します。これはステロイド忌避というより「依存・リバウンド恐怖」のような心理です。
しかし、それはそれでひとつの判断であり、医師を含め他者が「ステロイドをもっと外用すべきだ」と口を挟む筋合いでは無いと私は考えます。「医師を含め」というのは、たとえ医師であっても、どこから患者が依存に陥るか、見極めが出来ないからです。
この辺の考え方が、古江先生たちと私の決定的な違いなのでしょう。
1)の患者に対してステロイド外用を勧めれば、統計上「コントロール良好群」の率は上がるかもしれません。しかしそれは、同時に2)の患者をも増やすでしょう。1)の患者数が減って、その分、「コントロール良好群」と2)の患者数が増えます。
数字の上では「コントロール良好群」が増えて、正しい医療介入が行われたように見えます。
前にも記しましたが、2)の患者は、はじめはステロイドが効いていて途中から効かなくなったはずです。なぜなら、最初からステロイドが効かないアトピー性皮膚炎患者は存在しないからです。
患者のかたも多くここを見ていると思うので、くどいようですが記しておきますが、「2)のような患者は存在しない。実は全て1)だ」、という意見は間違っています。やや特殊ではありますが、理解しやすい具体例として、乾先生の報告の抵抗性の症例(→こちら)を参照してください。古江先生は率を算出し、乾先生は患者の1人のリンパ球を分析してみたということです。
患者が自己判断で、「もう少し外用しても依存に陥らないかもしれない」「自分は依存にならない体質のような気がする」と考えて、外用量を増やすことは、わたし的にはOKです。間違っているとは言い切れないからです。どちらの道も間違っていると言い切れない場合には、患者の自己判断が尊重されるべきです。
もうひとつ、古江先生らと私との大きな違いは、2)の患者群の中に、依存や抵抗性に陥った患者が含まれているだろう、という認識を明確に表示するか否かです。古江先生は、この論文でもそうですが、ほかの論文を読んでも、2)の患者群の存在を否定こそしないものの、その原因や機序についての言及がまったくありません。おそらく、東大系の竹原・川島両先輩を意識してのことなのでしょうが、患者に対しては不誠実です。毅然として、依存・抵抗性の問題に真正面から取り組んでいただきたいものです。そうしなければ、ご自身が後年、竹原先生や川島先生と同様の評価を受け責任を負うことになるでしょう。
ところで、最後の「コントロール不良群の患者の50%では、ステロイド外用総量が非常に少ない」の一文についてですが、表6の数字をみると、幼児の50%値は、コントロール良好群20gに対してコントロール不良群30g、小児の50%値は、コントロール良好群40gに対してコントロール不良群60g、思春期・成人の50%値は、コントロール良好群75gに対してコントロール不良群140gです。この値を見る限りは、「非常に少ない」とは言えないと思います。50%未満の内訳を見ればそうなのかもしれませんが、データの補足が欲しいところです。
ーーーーー(ここから引用)-----
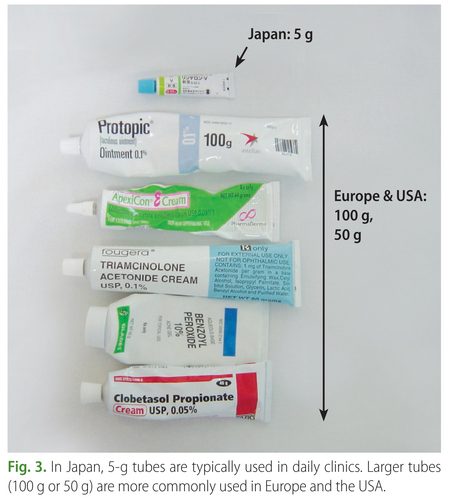
Undertreatment may cause or enhance the development of the “uncontrolled” group. The most popular tube size of topical steroids is 5 g in Japan, which is much
smaller than European and American tubes (Fig. 3). This may, at least in part, contribute to topical steroid undertreatment in Japan.
外用量の不足は、「コントロール不良」群の率を高める原因となる。日本における最も普通のステロイド外用剤のチューブは5gであり、ヨーロッパやアメリカのサイズより小さい。このことは、少なくとも部分的には、日本におけるステロイド外用量不足の原因であるかもしれない。
ーーーーー(ここまで引用)-----
コントロール不良群でのステロイド外用剤使用量は、コントロール良好群に比べて、予想外に多かった。統計的有意差は、小児よりも思春期成人において、より明らかであった。ステロイド外用剤はアトピー性皮膚炎の治療に有用であるが、ステロイド外用量を増やしても「悪い」ままである一部の患者群がいるようである。
Nevertheless, all of the patients in the “uncontrolled” group may not have been “uncontrollable”, because the total application dose per 6 months in 50% of the “uncontrolled” patients was very small (Table 6, undertreatment state).
しかしながら、コントロール不良群の全ての患者が、真にコントロール不能というわけではないかもしれない。なぜなら、コントロール不良群の患者の50%では、ステロイド外用総量が非常に少ないからである(表6、外用量不足)。
ーーーーー(ここまで引用)-----
ここで、コントロール不良群の原因として、
1)十分な外用がなされていない(患者がステロイド忌避を克服して、外用量を増やせば、コントロール良好群の率が増える)。
2)ステロイド外用量を増やしても治療抵抗性の患者群がいる。
の二つの可能性が示唆されています。
この二つが共に存在することは、私も同感です。実際には依存に陥っていないが、依存に対する恐怖のため、ステロイド外用量が、控えめになる患者は確かに存在します。これはステロイド忌避というより「依存・リバウンド恐怖」のような心理です。
しかし、それはそれでひとつの判断であり、医師を含め他者が「ステロイドをもっと外用すべきだ」と口を挟む筋合いでは無いと私は考えます。「医師を含め」というのは、たとえ医師であっても、どこから患者が依存に陥るか、見極めが出来ないからです。
この辺の考え方が、古江先生たちと私の決定的な違いなのでしょう。
1)の患者に対してステロイド外用を勧めれば、統計上「コントロール良好群」の率は上がるかもしれません。しかしそれは、同時に2)の患者をも増やすでしょう。1)の患者数が減って、その分、「コントロール良好群」と2)の患者数が増えます。
数字の上では「コントロール良好群」が増えて、正しい医療介入が行われたように見えます。
前にも記しましたが、2)の患者は、はじめはステロイドが効いていて途中から効かなくなったはずです。なぜなら、最初からステロイドが効かないアトピー性皮膚炎患者は存在しないからです。
患者のかたも多くここを見ていると思うので、くどいようですが記しておきますが、「2)のような患者は存在しない。実は全て1)だ」、という意見は間違っています。やや特殊ではありますが、理解しやすい具体例として、乾先生の報告の抵抗性の症例(→こちら)を参照してください。古江先生は率を算出し、乾先生は患者の1人のリンパ球を分析してみたということです。
患者が自己判断で、「もう少し外用しても依存に陥らないかもしれない」「自分は依存にならない体質のような気がする」と考えて、外用量を増やすことは、わたし的にはOKです。間違っているとは言い切れないからです。どちらの道も間違っていると言い切れない場合には、患者の自己判断が尊重されるべきです。
もうひとつ、古江先生らと私との大きな違いは、2)の患者群の中に、依存や抵抗性に陥った患者が含まれているだろう、という認識を明確に表示するか否かです。古江先生は、この論文でもそうですが、ほかの論文を読んでも、2)の患者群の存在を否定こそしないものの、その原因や機序についての言及がまったくありません。おそらく、東大系の竹原・川島両先輩を意識してのことなのでしょうが、患者に対しては不誠実です。毅然として、依存・抵抗性の問題に真正面から取り組んでいただきたいものです。そうしなければ、ご自身が後年、竹原先生や川島先生と同様の評価を受け責任を負うことになるでしょう。
ところで、最後の「コントロール不良群の患者の50%では、ステロイド外用総量が非常に少ない」の一文についてですが、表6の数字をみると、幼児の50%値は、コントロール良好群20gに対してコントロール不良群30g、小児の50%値は、コントロール良好群40gに対してコントロール不良群60g、思春期・成人の50%値は、コントロール良好群75gに対してコントロール不良群140gです。この値を見る限りは、「非常に少ない」とは言えないと思います。50%未満の内訳を見ればそうなのかもしれませんが、データの補足が欲しいところです。
ーーーーー(ここから引用)-----
Undertreatment may cause or enhance the development of the “uncontrolled” group. The most popular tube size of topical steroids is 5 g in Japan, which is much
smaller than European and American tubes (Fig. 3). This may, at least in part, contribute to topical steroid undertreatment in Japan.
外用量の不足は、「コントロール不良」群の率を高める原因となる。日本における最も普通のステロイド外用剤のチューブは5gであり、ヨーロッパやアメリカのサイズより小さい。このことは、少なくとも部分的には、日本におけるステロイド外用量不足の原因であるかもしれない。
ーーーーー(ここまで引用)-----
チューブが小さいと、多くの本数を使う必要があり、抵抗感が増すだろう、という意でしょうか? 小さいチョコレートがたくさんと、大きなチョコレートが一つとを比べると、大きなチョコレート一つのほうが食べすぎになりやすいだろう・・ということのようですが、本当にそうだろうか?
むしろ、チューブの大小を問題とするなら、口径の差に伴う1FTU(finger-tip-unit)量の違いに注目すべきだと思います。1FTUは「口径5mmのチューブから人差し指の先端から第一関節まで搾り出すと0.5mg弱になる」という目安ですが、この口径5mmというのは、だいたい25gチューブに当たるそうです。1FTUは、5gチューブでは0.2g程度、10gチューブでは0.3g程度です(www.maruho.co.jp/medical/academic/square/pdf/vol03_05.pdf)
従って、「日本と欧米では、チューブの大きさが異なり、1FTUの量も異なる。なので、日本では外用量不足となりやすい。」という話なら納得です。
しかし、FTUについては、次に、
ーーーーー(ここから引用)-----
Suitable amounts of topical steroid application, such as the finger-tip-unit dose, may markedly decrease the percentage of the “uncontrolled” group.
フィンガーチップユニットの考え方の普及によるステロイド外用剤の適量使用は、「コントロール不良群」の率を大きく下げるだろう。
ーーーーー(ここまで引用)-----
という記載があるだけで、口径差は問題とされていません。2009年版アトピー性皮膚炎診療ガイドラインにも、「ステロイド外用薬の外用量:第2指の先端から第1関節部までチューブから押し出した量(約0.5g)が,成人の手で2枚分すなわち成人の体表面積のおよそ2%に対する適量である(fingertipunit)」とあるだけです。
もし、日本と欧米との、チューブの大きさの違いが、患者のステロイド外用不足の原因と考えるならば、何よりもまず、ガイドラインにおけるFTUの解説が訂正されるべきでしょう。さもなければ、FTUの誤解に基づく日本の欧米に対する「ステロイド外用量不足」がますます深刻化するはずです。
ーーーーー(ここから引用)-----
Various social, economic and ecological factors together with the medical insurance system may affect “steroid phobia”-related undertreatment.
様々な社会的・経済的・エコロジー(節約)的な要因が、健康保険のシステムと合わさって、ステロイド忌避に関連した外用量不足状態をもたらすのだろう。
ーーーーー(ここまで引用)-----
これも、わたしは納得がいきません。日本はご存知の通り、国民皆保険の国で、とくに薬剤費の自己負担は手厚いです。たとえばフィリピンでは、公立病院での診療費は公的保険でカバーされて処方箋は発行してもらえますが、薬剤そのものは薬局で全額自費で購入しなければなりません。日本は、世界で最も薬剤が安価に手に入りやすい国のはずです。
ぶっちゃけ、古江先生、依存や抵抗性の事実は百もご承知だろうに、その話を避けるために、よくもまあ、色々なことを思いつかれるものだ、というのが、本論文を読んだわたしの率直な感想です。
ーーーーー(ここから引用)-----
Atopic cataract is another important issue that may be misunderstood by AD patients. Brunsting first described atopic cataract in detail in 1936. He demonstrated the frequent association of juvenile cataract with AD in 10 out of 101 patients (mean age: 22 years old) . He then performed an ophthalmological check in 1,158 AD patients from 1940 to 1953, and found typical atopic cataract in 136 patients (11.7%) including 79 cases of visual disturbance. He also pointed out that the rapid progression of atopic cataract in adolescent- and adult-type AD was usually associated with the exacerbation of skin eruption. The incidence of atopic cataracts in Japanese AD patients is also around 10-15% in the literature. Importantly, steroids were not available as medication until 1949 to 1952. These facts emphasize that atopic cataract is a distinct clinical sign of AD, and is likely induced by repeated scratching/rubbing/patting of facial and periocular lesions and is not directly related to steroids. Retinal detachment and subsequent blindness are also serious ophthalmological complications.
アトピー性白内障は、アトピー性皮膚炎患者の間で誤解されやすいもうひとつの重要問題である。Brunstingは、アトピー性白内障について1936年に初めて詳細に報告した。彼はアトピー性皮膚炎101人(平均年齢22才)中10人に若年性の白内障を認め、その関連を示した。彼はさらに、1940年から1953年にかけて、1158人のアトピー性皮膚炎患者で眼科検診を行い、136人(11.7%)にアトピー性白内障を認めた。うち79人は視力障害を伴っていた。彼はまた、思春期・成人のアトピー性皮膚炎患者で、急速に白内障が進む場合には、通常、皮疹の悪化を伴っていることを指摘した。日本のアトピー性白内障の率は、文献上、だいたい10-15%である。重要な点は、1949-1952年以前には、ステロイドはまだ臨床で用いられていなかったということである。これらの事実は、アトピー性白内障は、アトピー性皮膚炎の明確な一臨床症状であり、顔面や眼囲を掻いたりこすったり叩いたりすることによって生じやすいのであって、ステロイドとは関係が無いということを示している。網膜剥離やそれによる失明もまた、重篤な眼科合併症である。
ーーーーー(ここまで引用)-----
眼の合併症に関して文章が割かれているのは、1980年代に、眼囲へのステロイド外用剤の不適切な使用でステロイド白内障になったという訴訟があったからです。この点については古江先生らの見解に私も同意で、ステロイド外用剤使用が、眼合併症のリスクを高めるということは、無いと思います。
2011.08.19
むしろ、チューブの大小を問題とするなら、口径の差に伴う1FTU(finger-tip-unit)量の違いに注目すべきだと思います。1FTUは「口径5mmのチューブから人差し指の先端から第一関節まで搾り出すと0.5mg弱になる」という目安ですが、この口径5mmというのは、だいたい25gチューブに当たるそうです。1FTUは、5gチューブでは0.2g程度、10gチューブでは0.3g程度です(www.maruho.co.jp/medical/academic/square/pdf/vol03_05.pdf)
従って、「日本と欧米では、チューブの大きさが異なり、1FTUの量も異なる。なので、日本では外用量不足となりやすい。」という話なら納得です。
しかし、FTUについては、次に、
ーーーーー(ここから引用)-----
Suitable amounts of topical steroid application, such as the finger-tip-unit dose, may markedly decrease the percentage of the “uncontrolled” group.
フィンガーチップユニットの考え方の普及によるステロイド外用剤の適量使用は、「コントロール不良群」の率を大きく下げるだろう。
ーーーーー(ここまで引用)-----
という記載があるだけで、口径差は問題とされていません。2009年版アトピー性皮膚炎診療ガイドラインにも、「ステロイド外用薬の外用量:第2指の先端から第1関節部までチューブから押し出した量(約0.5g)が,成人の手で2枚分すなわち成人の体表面積のおよそ2%に対する適量である(fingertipunit)」とあるだけです。
もし、日本と欧米との、チューブの大きさの違いが、患者のステロイド外用不足の原因と考えるならば、何よりもまず、ガイドラインにおけるFTUの解説が訂正されるべきでしょう。さもなければ、FTUの誤解に基づく日本の欧米に対する「ステロイド外用量不足」がますます深刻化するはずです。
ーーーーー(ここから引用)-----
Various social, economic and ecological factors together with the medical insurance system may affect “steroid phobia”-related undertreatment.
様々な社会的・経済的・エコロジー(節約)的な要因が、健康保険のシステムと合わさって、ステロイド忌避に関連した外用量不足状態をもたらすのだろう。
ーーーーー(ここまで引用)-----
これも、わたしは納得がいきません。日本はご存知の通り、国民皆保険の国で、とくに薬剤費の自己負担は手厚いです。たとえばフィリピンでは、公立病院での診療費は公的保険でカバーされて処方箋は発行してもらえますが、薬剤そのものは薬局で全額自費で購入しなければなりません。日本は、世界で最も薬剤が安価に手に入りやすい国のはずです。
ぶっちゃけ、古江先生、依存や抵抗性の事実は百もご承知だろうに、その話を避けるために、よくもまあ、色々なことを思いつかれるものだ、というのが、本論文を読んだわたしの率直な感想です。
ーーーーー(ここから引用)-----
Atopic cataract is another important issue that may be misunderstood by AD patients. Brunsting first described atopic cataract in detail in 1936. He demonstrated the frequent association of juvenile cataract with AD in 10 out of 101 patients (mean age: 22 years old) . He then performed an ophthalmological check in 1,158 AD patients from 1940 to 1953, and found typical atopic cataract in 136 patients (11.7%) including 79 cases of visual disturbance. He also pointed out that the rapid progression of atopic cataract in adolescent- and adult-type AD was usually associated with the exacerbation of skin eruption. The incidence of atopic cataracts in Japanese AD patients is also around 10-15% in the literature. Importantly, steroids were not available as medication until 1949 to 1952. These facts emphasize that atopic cataract is a distinct clinical sign of AD, and is likely induced by repeated scratching/rubbing/patting of facial and periocular lesions and is not directly related to steroids. Retinal detachment and subsequent blindness are also serious ophthalmological complications.
アトピー性白内障は、アトピー性皮膚炎患者の間で誤解されやすいもうひとつの重要問題である。Brunstingは、アトピー性白内障について1936年に初めて詳細に報告した。彼はアトピー性皮膚炎101人(平均年齢22才)中10人に若年性の白内障を認め、その関連を示した。彼はさらに、1940年から1953年にかけて、1158人のアトピー性皮膚炎患者で眼科検診を行い、136人(11.7%)にアトピー性白内障を認めた。うち79人は視力障害を伴っていた。彼はまた、思春期・成人のアトピー性皮膚炎患者で、急速に白内障が進む場合には、通常、皮疹の悪化を伴っていることを指摘した。日本のアトピー性白内障の率は、文献上、だいたい10-15%である。重要な点は、1949-1952年以前には、ステロイドはまだ臨床で用いられていなかったということである。これらの事実は、アトピー性白内障は、アトピー性皮膚炎の明確な一臨床症状であり、顔面や眼囲を掻いたりこすったり叩いたりすることによって生じやすいのであって、ステロイドとは関係が無いということを示している。網膜剥離やそれによる失明もまた、重篤な眼科合併症である。
ーーーーー(ここまで引用)-----
眼の合併症に関して文章が割かれているのは、1980年代に、眼囲へのステロイド外用剤の不適切な使用でステロイド白内障になったという訴訟があったからです。この点については古江先生らの見解に私も同意で、ステロイド外用剤使用が、眼合併症のリスクを高めるということは、無いと思います。
2011.08.19