抗ヒスタミン剤の外用はマスト細胞を介して表皮バリア機能を安定化させる
新レスタミンコーワ軟膏と言う外用薬があります。
これは、ジフェンヒドラミンという抗ヒスタミン薬を2%配合した「かゆみ止め」です。1%の「レスタミンコーワクリーム」は、保険処方もできるので、臨床使用の経験もありますが、老人性の皮膚掻痒症で効く人がいるくらいで、アトピーのような強いかゆみにはあまり効かない印象です。
抗ヒスタミン薬というのは、ヒスタミンの受容体をブロックするantagonistですが、ヒスタミン受容体にはH1、H2、H3があります。ジフェンヒドラミンはH1ブロッカーですが、2001年の資生堂リサーチセンター発の論文に、H1ブロッカー外用に表皮バリア安定化作用があることに加えて、H2ブロッカーにも同様な作用があるという結果が報告されていました。
Histamine H1 and H2 receptor antagonists accelerate skin barrier repair and prevent epidermal hyperplasia induced by barrier disruption in a dry environment.
Ashida Y, Denda M, Hirao T. J Invest Dermatol. 2001 Feb;116(2):261-5.
抗ヒスタミン薬というのは、ヒスタミンの受容体をブロックするantagonistですが、ヒスタミン受容体にはH1、H2、H3があります。ジフェンヒドラミンはH1ブロッカーですが、2001年の資生堂リサーチセンター発の論文に、H1ブロッカー外用に表皮バリア安定化作用があることに加えて、H2ブロッカーにも同様な作用があるという結果が報告されていました。
Histamine H1 and H2 receptor antagonists accelerate skin barrier repair and prevent epidermal hyperplasia induced by barrier disruption in a dry environment.
Ashida Y, Denda M, Hirao T. J Invest Dermatol. 2001 Feb;116(2):261-5.
Aは5%ジフェンヒドラミン、Bはファモチジン(H2ブロッカー)、Cはチオペラミド(H3ブロッカー)です。縦軸は、マウスの皮膚にセロハンテープでストリッピング(貼って剥がしてを繰り返して角層を除去すること)したあとのTEWLの回復率です。AとBでは、3時間後と6時間後の回復が対照に比して良いことが解ります。
ファモチジンというのは、ガスターという胃薬です。薬局で処方箋無しでも買える安全性の高い薬です。
ファモチジンというのは、ガスターという胃薬です。薬局で処方箋無しでも買える安全性の高い薬です。
2012年9月、すなわち先々月ですが、
Topical Antihistamines Display Potent Anti-Inflammatory Activity Linked in Part to Enhanced Permeability Barrier Function. Lin TK et al. J Invest Dermatol. 2012 Sep 27. doi: 10.1038/jid.2012.335
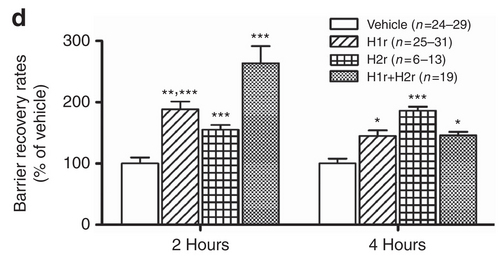
という論文が出ました。これも動物実験ですが、H1ブロッカー(H1r=5%ジフェンヒドラミン)、H2ブロッカー(H2r=5%シメチジン)それぞれを単独で外用した場合に表皮バリア保護作用が確認されたのみならず、両者を混ぜて外用すると、相乗効果も見られた、というものです。
Topical Antihistamines Display Potent Anti-Inflammatory Activity Linked in Part to Enhanced Permeability Barrier Function. Lin TK et al. J Invest Dermatol. 2012 Sep 27. doi: 10.1038/jid.2012.335
という論文が出ました。これも動物実験ですが、H1ブロッカー(H1r=5%ジフェンヒドラミン)、H2ブロッカー(H2r=5%シメチジン)それぞれを単独で外用した場合に表皮バリア保護作用が確認されたのみならず、両者を混ぜて外用すると、相乗効果も見られた、というものです。
*p<0.01(基剤に対して), **p<0.05(基剤に対して), ***p<0.001(基剤に対して、またはH1r+H2rに対して)
そして、H1ブロッカーとH2ブロッカーとの、表皮バリア保護の働き方にも違いがあることをも明らかにしています。すなわち、
そして、H1ブロッカーとH2ブロッカーとの、表皮バリア保護の働き方にも違いがあることをも明らかにしています。すなわち、
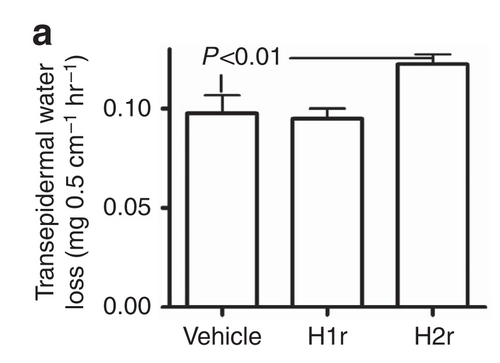
TEWLの絶対値については、H2rが改善します。
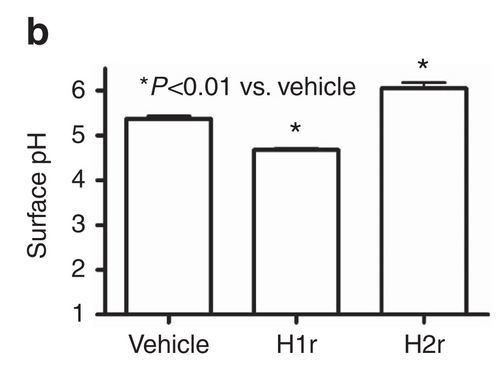
表皮のPHの酸性化はH1rの作用が優れています。H2rはむしろ中性化させます。
といった具合です。
また、抗ヒスタミン剤外用の効果は、マスト細胞(肥満細胞)を介して発揮されることも推定されました。マスト細胞を欠損したマウス(MCDM)では、そうでないマウスに比べて、もともと表皮バリアが安定なのですが、抗ヒスタミン剤を外用しても変化が生じなかったからです。
この論文では、ほかにも、フィラグリン・インボルクリン・ロリクリンといった角質の構成要素が、H1ブロッカー外用では変化が無いが、H2ブロッカー外用で増加すること、H1・H2ブロッカー共に角質細胞のエンベロープを厚くすること、脂質やそれに関連する酵素の発現も高めるが、H1とH2とでパターンに違いがあること、などを示しています。
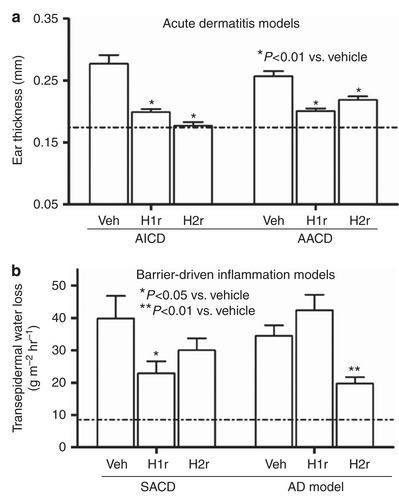
いちばん興味深いのは、下図の結果で、
といった具合です。
また、抗ヒスタミン剤外用の効果は、マスト細胞(肥満細胞)を介して発揮されることも推定されました。マスト細胞を欠損したマウス(MCDM)では、そうでないマウスに比べて、もともと表皮バリアが安定なのですが、抗ヒスタミン剤を外用しても変化が生じなかったからです。
この論文では、ほかにも、フィラグリン・インボルクリン・ロリクリンといった角質の構成要素が、H1ブロッカー外用では変化が無いが、H2ブロッカー外用で増加すること、H1・H2ブロッカー共に角質細胞のエンベロープを厚くすること、脂質やそれに関連する酵素の発現も高めるが、H1とH2とでパターンに違いがあること、などを示しています。
いちばん興味深いのは、下図の結果で、
急性炎症(AICDおよびAACD)のマウスモデルおよび、亜急性炎症(SACD)のモデルでは両者とも、あるいはH1ブロッカーのみが有効なのですが、慢性炎症すなわちアトピーモデル(ADmodel)では、H2ブロッカー外用においてのみ有効である、という点です。
H2ブロッカーのアトピー性皮膚炎への外用というのも、クロフィブラートやアイピーディ同様、まだ試みられていないです。
この実験で用いられたH2ブロッカーのシメチジンというのは、タガメットという古い胃薬です。注射剤もあります。
H2ブロッカーのアトピー性皮膚炎への外用というのも、クロフィブラートやアイピーディ同様、まだ試みられていないです。
この実験で用いられたH2ブロッカーのシメチジンというのは、タガメットという古い胃薬です。注射剤もあります。
5%ということは、1アンプル2mlを2倍、すなわち全体量4mlになるように薄めてやればいいです。市販の新レスタミン軟膏と重量2倍になるように混ぜてもいいし(ジフェンヒドラミンとして最終1%)、あるいは、ジフェンヒドラミンにも注射剤(1%)がありますから、これで2倍に薄めてもいいです(最終0.5%)。タガメットの、胃潰瘍での内服常用量上限は800mg/日ですから、一日16ml(16g)までは、仮に全量が経皮吸収されたとしても、絶対的に安全に使用できるはずです。
アトピー性皮膚炎では、マスト細胞が表皮内にまで入り込んで、病態形成に関与していることは、古くから知られた事実です(Epidermal mast cells in atopic dermatitis. Imayama S et al..Lancet. 1995 Dec 9;346(8989):1559.)。
マスト細胞の関与が大きいタイプのアトピー性皮膚炎に対しては、このタガメット(シメチジン)軟膏が有効かもしれません。クロフィブラートやアイピーディの軟膏と併用もできます。
マスト細胞の関与が大きいタイプかどうかは、皮膚の生検が一番確実でしょうね。トルイジンブルーで染色すると判ります。もっとも、研究とかでなければ、外用してみて「効くか効かないか」 で十分ですが。
あるいは、ヒスタミンの関与が強い例、と考えて、蕁麻疹(ひっかくと膨疹=むくんで腫れて数時間でおさまる)を合併している例(あるいは時期、離脱の終わり頃にしつこい蕁麻疹に悩まされる人はときどきいます)で用いるといいのかもです。
クロフィブラートやアイピーディ、タガメットの外用剤など、私が最近注目していることは、古い内服薬で重篤な副作用が生じていない、すなわち安全性が高いものの外用剤への転用、というコンセプトです。アトピー性皮膚炎の新薬、あるいはステロイド以外の選択肢というと、NFκBデコイのようなまったくの新薬や、プロトピックのような強い免疫抑制剤の転用、あるいはシクロスポリンの内服などが挙げられますが、 患者が求めているのは、何よりも副作用のリスク・心配の少ない薬剤であると感じるからです。
だって、アトピーの人って、皮膚以外は概して健康体なわけです。「なぜ自分は、皮膚がぼろぼろに炎症を起こしているというだけで、そんな強い薬を使わなければ『ならない』のか?」私が患者であったら、そういうジレンマというかストレスを強く感じると思います。
ですから、皮膚科医や製薬会社は、効果の強さを求めて、まったくの新薬開発や免疫抑制剤の使用を考えるよりも、仮にステロイドよりも抗炎症作用が小さくても、副作用の心配の少ない、かつ、科学的にプラセボ以上の効果が確認される薬剤というかアイテムをいろいろ揃えていくべきです。
これは、私の好み・志向ではなく、マーケティングの問題、顧客(この場合アトピー患者)の需要はどこにあるのか?ということです。
2012.11.18
アトピー性皮膚炎では、マスト細胞が表皮内にまで入り込んで、病態形成に関与していることは、古くから知られた事実です(Epidermal mast cells in atopic dermatitis. Imayama S et al..Lancet. 1995 Dec 9;346(8989):1559.)。
マスト細胞の関与が大きいタイプのアトピー性皮膚炎に対しては、このタガメット(シメチジン)軟膏が有効かもしれません。クロフィブラートやアイピーディの軟膏と併用もできます。
マスト細胞の関与が大きいタイプかどうかは、皮膚の生検が一番確実でしょうね。トルイジンブルーで染色すると判ります。もっとも、研究とかでなければ、外用してみて「効くか効かないか」 で十分ですが。
あるいは、ヒスタミンの関与が強い例、と考えて、蕁麻疹(ひっかくと膨疹=むくんで腫れて数時間でおさまる)を合併している例(あるいは時期、離脱の終わり頃にしつこい蕁麻疹に悩まされる人はときどきいます)で用いるといいのかもです。
クロフィブラートやアイピーディ、タガメットの外用剤など、私が最近注目していることは、古い内服薬で重篤な副作用が生じていない、すなわち安全性が高いものの外用剤への転用、というコンセプトです。アトピー性皮膚炎の新薬、あるいはステロイド以外の選択肢というと、NFκBデコイのようなまったくの新薬や、プロトピックのような強い免疫抑制剤の転用、あるいはシクロスポリンの内服などが挙げられますが、 患者が求めているのは、何よりも副作用のリスク・心配の少ない薬剤であると感じるからです。
だって、アトピーの人って、皮膚以外は概して健康体なわけです。「なぜ自分は、皮膚がぼろぼろに炎症を起こしているというだけで、そんな強い薬を使わなければ『ならない』のか?」私が患者であったら、そういうジレンマというかストレスを強く感じると思います。
ですから、皮膚科医や製薬会社は、効果の強さを求めて、まったくの新薬開発や免疫抑制剤の使用を考えるよりも、仮にステロイドよりも抗炎症作用が小さくても、副作用の心配の少ない、かつ、科学的にプラセボ以上の効果が確認される薬剤というかアイテムをいろいろ揃えていくべきです。
これは、私の好み・志向ではなく、マーケティングの問題、顧客(この場合アトピー患者)の需要はどこにあるのか?ということです。
2012.11.18