Steroid addictionのマウスモデル
Removal of the majority of epidermal Langerhans cells by topical or systemic steroid application enhances the effector phase pf murine contact hypersensitiveity. S Grabbe et al. The Journal of Immunology, Vol 155, Issue 9 4207-4217, 1995
ドイツの皮膚科医のGrabbe先生によるマウスを使った動物実験です。Cork先生は「ステロイド外用剤の長期連用は、プロテアーゼのup-regulatingによる表皮バリア破壊を介して抗原の侵入を許し、リバウンドやSteroid addictionに導く」との説を立てて、現在世界中で認められつつありますが、1995年のGrabbe先生の論文の実験結果も、それに合致します。Cork先生が提唱する10年前に、すでに実験結果を得ていたひとがいる、ということです。
Grabbe先生は、考察の最後を以下のように締めくくっています。
-----(ここから引用)-----
These data might also have clinical relevance, because they may help to explain the “rebound” phenomenon often seen in chronic eczema after steroid treatment, as well as the “angry back” syndrome seen in contact allergy patch tests after steroid treatment of the acute dermatitis. They may also offer a concept for understanding the prolonged duration of eczematous lesions after allergic skin reactions in chronically UV-exposed skin sites, such as in persistent light reaction or actinic reticuloid. Moreover, our data suggest that topical steroids may not be a first choice treatment in chronic eczematous diseases in which the Ag is unknown or cannot be avoided.
(これらの実験結果は臨床的に重要である。なぜなら、慢性湿疹(アトピー性皮膚炎)のステロイド外用後の「リバウンド現象」がこれで説明できるかもしれないからだ。接触皮膚炎などの急性湿疹をステロイド治療したあとでパッチテストを行うと誘発される「アングリーバック症候群」も説明できる。慢性的に紫外線に当たっていた部位での皮膚アレルギー反応が遷延する現象(persistent light reaction や actinic reticuloid)も理解できる。さらに言えば、アレルゲンが判明していないか避けられない慢性湿疹(アトピー性皮膚炎)においては、ステロイド外用剤は第一選択とするべきではないのかもしれない。)
-----(引用終わり)-----
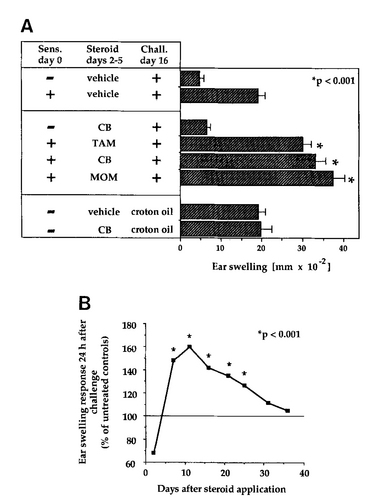
実験は、マウスの耳をまず薬品で感作してやります。感作というのは、かぶれさせてアレルギーを成立させるということです。 図Aの左端に「Sens. Day 0」とありますが、これが+となってるのは、薬品を作用させた(外用した)ということで、-は無処置です。Vehicleは基剤、CB,TAM,MOMは、いずれもステロイド外用剤で、2-5日目の3日間外用しています。右端の「Challe. Day 16」が+というのは16日目にもう一度薬品を塗って、反応(耳の腫脹)を見ているところです。感作が成立していれば、Day 0よりも腫れが強いです。 ステロイド外用処置を2-5日目にしておくと、基剤だけのときよりも、腫れが強いのがわかります。
ドイツの皮膚科医のGrabbe先生によるマウスを使った動物実験です。Cork先生は「ステロイド外用剤の長期連用は、プロテアーゼのup-regulatingによる表皮バリア破壊を介して抗原の侵入を許し、リバウンドやSteroid addictionに導く」との説を立てて、現在世界中で認められつつありますが、1995年のGrabbe先生の論文の実験結果も、それに合致します。Cork先生が提唱する10年前に、すでに実験結果を得ていたひとがいる、ということです。
Grabbe先生は、考察の最後を以下のように締めくくっています。
-----(ここから引用)-----
These data might also have clinical relevance, because they may help to explain the “rebound” phenomenon often seen in chronic eczema after steroid treatment, as well as the “angry back” syndrome seen in contact allergy patch tests after steroid treatment of the acute dermatitis. They may also offer a concept for understanding the prolonged duration of eczematous lesions after allergic skin reactions in chronically UV-exposed skin sites, such as in persistent light reaction or actinic reticuloid. Moreover, our data suggest that topical steroids may not be a first choice treatment in chronic eczematous diseases in which the Ag is unknown or cannot be avoided.
(これらの実験結果は臨床的に重要である。なぜなら、慢性湿疹(アトピー性皮膚炎)のステロイド外用後の「リバウンド現象」がこれで説明できるかもしれないからだ。接触皮膚炎などの急性湿疹をステロイド治療したあとでパッチテストを行うと誘発される「アングリーバック症候群」も説明できる。慢性的に紫外線に当たっていた部位での皮膚アレルギー反応が遷延する現象(persistent light reaction や actinic reticuloid)も理解できる。さらに言えば、アレルゲンが判明していないか避けられない慢性湿疹(アトピー性皮膚炎)においては、ステロイド外用剤は第一選択とするべきではないのかもしれない。)
-----(引用終わり)-----
実験は、マウスの耳をまず薬品で感作してやります。感作というのは、かぶれさせてアレルギーを成立させるということです。 図Aの左端に「Sens. Day 0」とありますが、これが+となってるのは、薬品を作用させた(外用した)ということで、-は無処置です。Vehicleは基剤、CB,TAM,MOMは、いずれもステロイド外用剤で、2-5日目の3日間外用しています。右端の「Challe. Day 16」が+というのは16日目にもう一度薬品を塗って、反応(耳の腫脹)を見ているところです。感作が成立していれば、Day 0よりも腫れが強いです。 ステロイド外用処置を2-5日目にしておくと、基剤だけのときよりも、腫れが強いのがわかります。
図Bは、ステロイド外用処置を終了した日から数えて何日目が腫脹が最大かを調べたもので、11日目が最大で、元に回復するには1ヶ月以上かかることがわかります。 Grabbe先生は、当初、「ステロイドを外用すれば、そのあとの反応は減弱するだろう」と予想していたのですが、反対の結果が出てしまいました。Grabbe先生は、この現象に興味を抱き、片方の耳だけにステロイド処理をしておくと、その耳のみ腫れが増強して、反対側には影響が無いこと、ステロイドの全身投与でも増強はみられること、などを確認しています。
ステロイドを外用すると、その部の皮膚のランゲルハンス細胞は減少することが分かっていたので、ランゲルハンス細胞との関係をいろいろ調べています。ランゲルハンス細胞を減少させるにはUVB(紫外線)を照射するという方法もあり、ステロイド外用のかわりに、UVBを照射してみたところ、用量依存性に腫れは増強しました(それで「persistent light reaction や actinic reticuloidの説明になるかもしれない」と考察しています)。また、ステロイド外用部位は、ランゲルハンス細胞が少なくなるとは言っても、まったく無くなってしまってるわけではないので、残ったランゲルハンス細胞を取り出して、機能を見ています。抗原提示機能は保っていることがわかりました。
Grabbe先生は、メカニズムとして3つの仮説を立てています。1)若くてマーカーでは検出されないようなランゲルハンス細胞や、あるいは、ステロイド抵抗性でランゲルハンス細胞とは別の種類の抗原提示細胞が機能しているのかもしれない、2)真皮からマクロファージが皮内に遊走してきて抗原提示細胞として働くのかもしれない、3)皮膚のランゲルハンス細胞が少なくなることで、抗原の侵入がより容易になり、真皮など深い部位にある別の抗原提示細胞(マクロファージなど)に直接作用して、反応が大きくなるのかもしれない、です。このうち3)は、Cork先生のバリア破壊説に通じるものがあります。
マウスの耳を用いたこの実験は、ステロイド依存―リバウンドの動物モデルとして、その後多くのひとに用いられ、リバウンドを起こさない、あるいはそれを軽減する、薬剤の開発に役立っています。
2009.10.21
ステロイドを外用すると、その部の皮膚のランゲルハンス細胞は減少することが分かっていたので、ランゲルハンス細胞との関係をいろいろ調べています。ランゲルハンス細胞を減少させるにはUVB(紫外線)を照射するという方法もあり、ステロイド外用のかわりに、UVBを照射してみたところ、用量依存性に腫れは増強しました(それで「persistent light reaction や actinic reticuloidの説明になるかもしれない」と考察しています)。また、ステロイド外用部位は、ランゲルハンス細胞が少なくなるとは言っても、まったく無くなってしまってるわけではないので、残ったランゲルハンス細胞を取り出して、機能を見ています。抗原提示機能は保っていることがわかりました。
Grabbe先生は、メカニズムとして3つの仮説を立てています。1)若くてマーカーでは検出されないようなランゲルハンス細胞や、あるいは、ステロイド抵抗性でランゲルハンス細胞とは別の種類の抗原提示細胞が機能しているのかもしれない、2)真皮からマクロファージが皮内に遊走してきて抗原提示細胞として働くのかもしれない、3)皮膚のランゲルハンス細胞が少なくなることで、抗原の侵入がより容易になり、真皮など深い部位にある別の抗原提示細胞(マクロファージなど)に直接作用して、反応が大きくなるのかもしれない、です。このうち3)は、Cork先生のバリア破壊説に通じるものがあります。
マウスの耳を用いたこの実験は、ステロイド依存―リバウンドの動物モデルとして、その後多くのひとに用いられ、リバウンドを起こさない、あるいはそれを軽減する、薬剤の開発に役立っています。
2009.10.21