The red skin syndrome(赤い皮膚症候群)
インドの先生が、”A Treatise on Topical Corticosteroids in Dermatology”(皮膚科におけるステロイド外用剤論)という本を編纂されるそうで、そのうち”Topical steroid abuse: Japan persepective”(ステロイド外用剤濫用ー日本からの視点)と(→こちら)、”The red skin syndrome”(赤い皮膚症候群)というパートを私が分担執筆することになりました。
過去の記事のまとめのような内容ですが、せっかくなので英訳前の日本語原稿をUPしておきます。
過去の記事のまとめのような内容ですが、せっかくなので英訳前の日本語原稿をUPしておきます。
The red skin syndrome
Red skin syndrome(RSS)はDr. Rapaportが2006年の論文で提唱した疾患概念で、患者団体であるITSAN(The International Topical Steroid Addiction Network)が主にネット上でその普及に努めた。もっともRapaport自身、それ以前からRed scrotum syndromeやRed burning skin syndromeといった語を用いており、ITSANもホームページ上で“also known as Topical Steroid Addiction (TSA) or Topical Steroid Withdrawal (TSW)”と記しているように、同じ病態を示す他の用語もある。日本では“Steroid Withdrawal Syndrome by Topical Corticosteroid”として榎本医師によって1991年に報告されており、「ステロイド皮膚症」あるいは単に「リバウンド」と呼ばれることもある。
これらはいずれもステロイド外用剤の連用中止後に、治療前よりも重症で多彩な症状を呈してくる現象を、さまざまな視点から記述したものであり、その皮膚症状自体はステロイドを外用するきっかけとなった原疾患の増幅に近い。そのため単なる原疾患の悪化とみなされて見過ごされることが多かった。RSSは時間経過を意識した皮疹の推移の観察によってのみ診断が可能である。本章の前段ではRSSの臨床像を例示し、中段ではRSSの成因について考察し、後段でRSSの治療について記述する。
1臨床像について
RSSはアトピー性皮膚炎において生じやすい。アトピー性皮膚炎におけるステロイド外用剤連用中止後の悪化から軽快の流れの中には、1)単にステロイド外用剤で抑えられていた皮膚炎が顕在化したのち自然寛解したもの、2)軽度のRSSで1と区別が難しいもの、3)明らかなRSS、が存在すると考えられる。
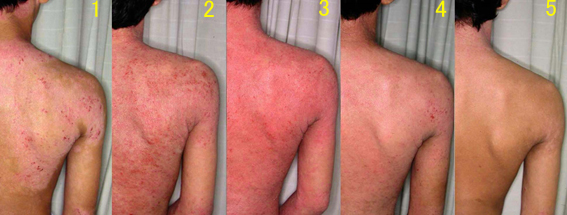
例えば、図1は2)の例である。
Red skin syndrome(RSS)はDr. Rapaportが2006年の論文で提唱した疾患概念で、患者団体であるITSAN(The International Topical Steroid Addiction Network)が主にネット上でその普及に努めた。もっともRapaport自身、それ以前からRed scrotum syndromeやRed burning skin syndromeといった語を用いており、ITSANもホームページ上で“also known as Topical Steroid Addiction (TSA) or Topical Steroid Withdrawal (TSW)”と記しているように、同じ病態を示す他の用語もある。日本では“Steroid Withdrawal Syndrome by Topical Corticosteroid”として榎本医師によって1991年に報告されており、「ステロイド皮膚症」あるいは単に「リバウンド」と呼ばれることもある。
これらはいずれもステロイド外用剤の連用中止後に、治療前よりも重症で多彩な症状を呈してくる現象を、さまざまな視点から記述したものであり、その皮膚症状自体はステロイドを外用するきっかけとなった原疾患の増幅に近い。そのため単なる原疾患の悪化とみなされて見過ごされることが多かった。RSSは時間経過を意識した皮疹の推移の観察によってのみ診断が可能である。本章の前段ではRSSの臨床像を例示し、中段ではRSSの成因について考察し、後段でRSSの治療について記述する。
1臨床像について
RSSはアトピー性皮膚炎において生じやすい。アトピー性皮膚炎におけるステロイド外用剤連用中止後の悪化から軽快の流れの中には、1)単にステロイド外用剤で抑えられていた皮膚炎が顕在化したのち自然寛解したもの、2)軽度のRSSで1と区別が難しいもの、3)明らかなRSS、が存在すると考えられる。
例えば、図1は2)の例である。
図1( 前 / 2ヵ月後 / 7ヵ月後 / 12ヶ月後 )
図1のシリーズ写真の1,2,3,4それぞれの皮疹をみたとき、皮膚科学的な診断はまさにアトピー性皮膚炎そのものである。RSSという新しい診断名を持ち出す必要はまったく感じない。しかし、1がステロイド外用治療中(離脱直前、外用しても抑えられない状態)、2が離脱2ヶ月後、3が7ヶ月後、4が12ヶ月後であり、この間、患者はステロイド外用剤を中止した以外に、まったく生活環境やライフスタイルの変化もなかった、すなわち、ステロイド外用剤を中止した以外にいかなる悪化要因への暴露も無かったとしたらどうであろうか?ステロイド外用剤そのものによる接触皮膚炎を疑う医師もいるかもしれない。しかし、そうであれば、中止後すみやかに快方に向かうはずで、2か月目をピークとした増悪や数ヶ月かけてゆっくりと拡大しつつ消えるように寛解していくという経過にはならない。その時々の皮疹だけをみればアトピー性皮膚炎なのだが、ステロイド外用・中止の履歴、生活環境やライフスタイルの問診、皮疹の流れを総合的に考えるとRSSという診断に至る。
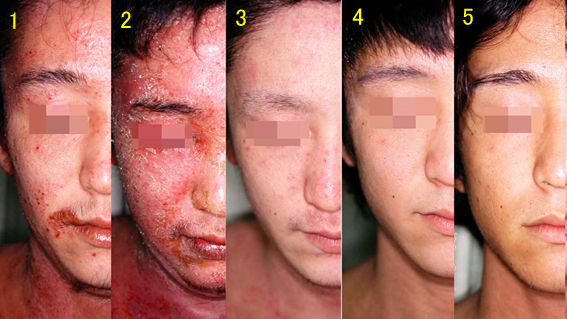
症状が強い場合は、RSSの診断は下しやすい。それは例えば図2のような症例である。1はステロイド外用中(中止直前)であり、この時点でも通常のアトピー性皮膚炎としては重篤だが、離脱2週間後のの写真(2)では、滲出性の潮紅・痂皮・落屑・色素沈着・掻破痕といった、多彩で激烈な皮疹が生じている。このような症例では40℃台の発熱が1週間から10日間続くこともあり、副腎機能不全を疑って血中コルチゾールを検査しても正常である(むしろ亢進している)。
症状が強い場合は、RSSの診断は下しやすい。それは例えば図2のような症例である。1はステロイド外用中(中止直前)であり、この時点でも通常のアトピー性皮膚炎としては重篤だが、離脱2週間後のの写真(2)では、滲出性の潮紅・痂皮・落屑・色素沈着・掻破痕といった、多彩で激烈な皮疹が生じている。このような症例では40℃台の発熱が1週間から10日間続くこともあり、副腎機能不全を疑って血中コルチゾールを検査しても正常である(むしろ亢進している)。
図2 ( 前 / 2週間後 / 3ヵ月後 / 7ヶ月後 / 13ヶ月後)
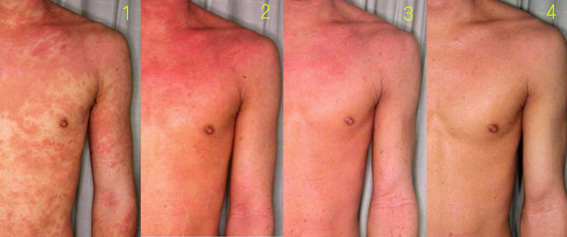
離脱の経過はゆっくりと進むこともある。そのような場合には患者もさることながら、治療者自身も「本当にこれで良いのか」と弱気になるかもしれない。図3はステロイド中止後7か月目でピークを迎え、その後寛解した症例である。
図3 ( 前 / 3ヵ月後 / 7ヵ月後 / 11ヶ月後 / 19ヶ月後)
離脱後、皮膚は非常に過敏な状態となり、ちょっとした刺激にも反応して皮膚炎を起こす。パッチテストは偽陽性を呈しやすく、季節による温湿度の変化や花粉、ペットの季節的な抜け毛などにも反応して一過性の悪化をきたす。そのため、患者は二度目、三度目のリバウンドに見舞われることもある。そのような悪化は1)季節的に生じることが多く、2)回数を重ねるにつれて悪化の程度は軽くなっていく、といった特徴がある。従って、患者が真に快方に向かっているかは、最低1年、理想的には、季節をそろえた数年の写真を比較して判断する必要がある。例えば、図3の例が良くなっていると判断できるのは、7ヶ月後と19ヶ月後の写真を比較して改善しているからである。
成因について
Rapaportは、一酸化窒素(NO)の血管拡張作用に着目して、RSSの原因である可能性を示唆した。また、Corkは、角質細胞(corneocyte)相互を結合するcorneodesmosomeを分解する酵素(protease)を増加させる作用が、ステロイドにはあって、その結果、表皮バリア破壊が生じ、リバウンドの原因となるという説を提唱した。
近年、表皮細胞(keratinocyte)は、それ自身cortisolを産生し、paracrine,autocrineといったメカニズムによって表皮の厚さや角質への分化を自己調節していることが解ってきた。筆者は、ステロイド外用剤の長期連用は、表皮細胞のcortisol産生に影響を及ぼし、その結果RSSが引き起こされるのではないかと考えた。以下、これについて、最近の筆者自身の研究結果を交えて解説したい。
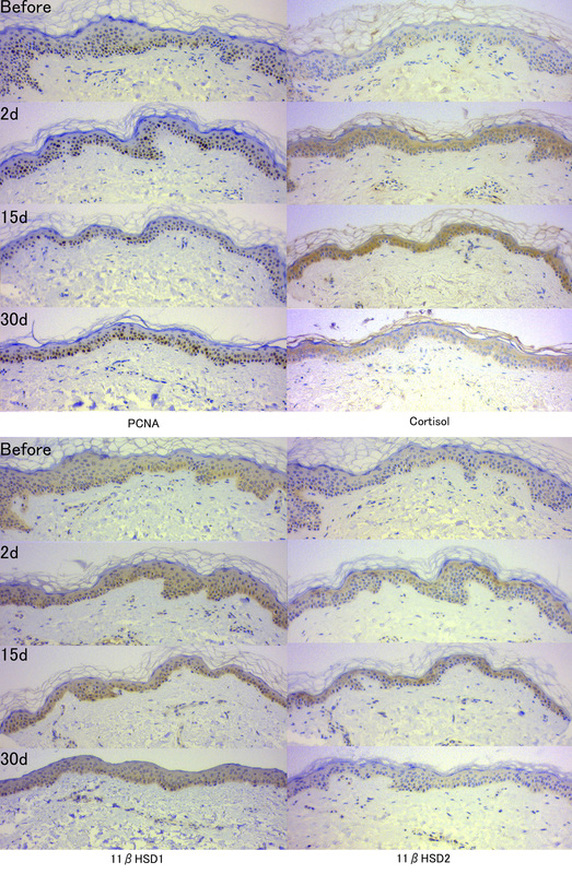
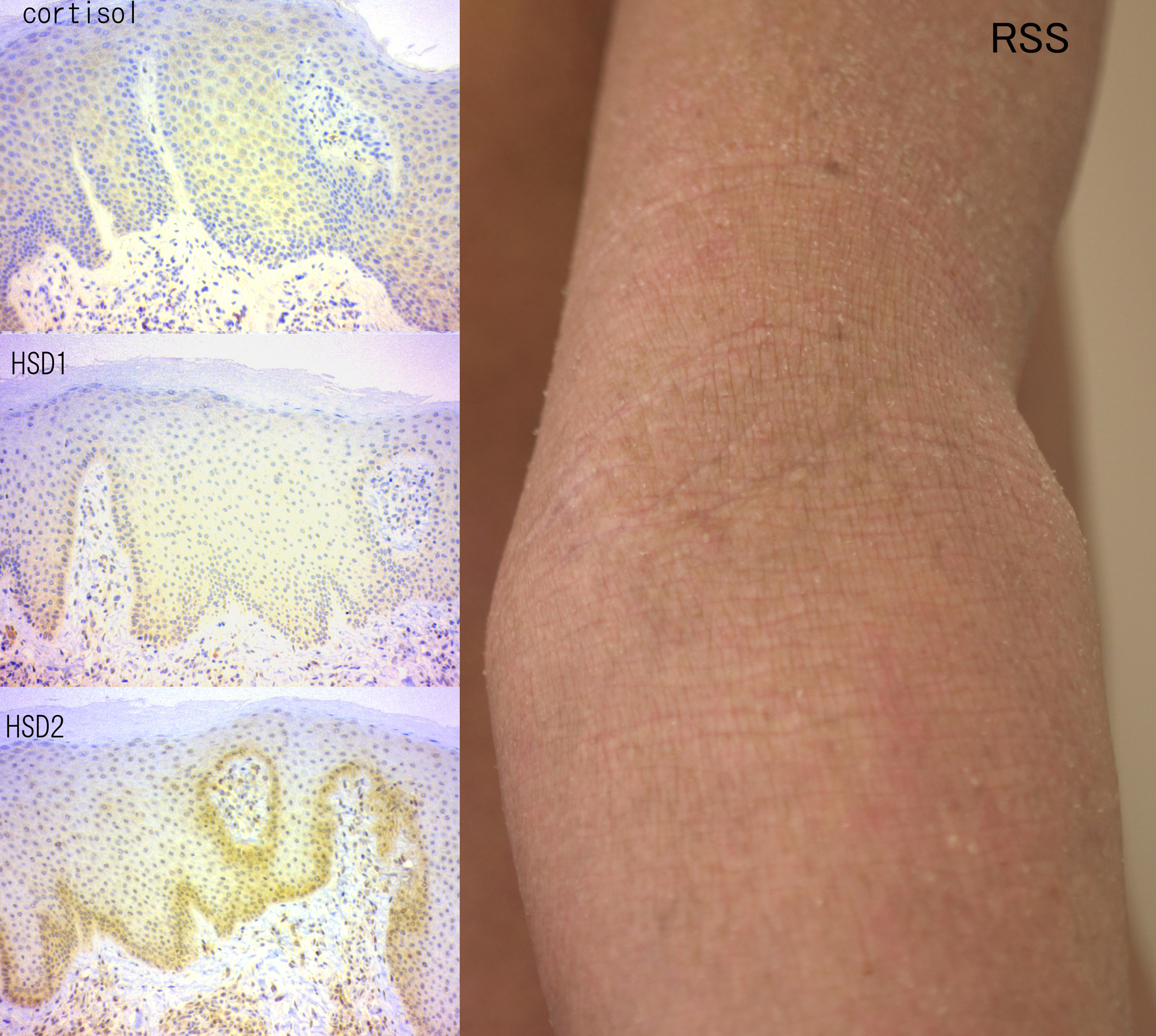
図4は健常者の前腕屈側にClobetasol propionate軟膏(0.05%)を一日二回2週間外用したときの表皮の変化である。上段から外用前、2日目、15日目(外用中止翌日)、30日目(外用中止から16日後)であり、それぞれ抗PCNA抗体、抗cortisol抗体、抗11βHSD1抗体、抗11βHSD2抗体で免疫染色した結果である。表皮は15日目には萎縮しており、30日目には回復傾向にある。表皮細胞質内のcortisolはステロイド外用によって増加している。これは、ステロイドを外用することで、表皮のcortisol産生もまた増加するという正のフィードバックが存在することを示している。副腎皮質から放出されたcortisolの血中変化に即応して、表皮がcortisol濃度を増減させる機構があるのだろう。
注目すべきは11βHSD2の挙動で、ステロイド外用とともに表皮細胞質内で増加している。11βHSD1は不活性型のステロイドであるcortisoneをcortisolに変換する酵素であり、11βHSD2は逆に、活性のあるcortisolを不活性なcortisoneに変換する。11βHSD2が増加するということは、表皮細胞内に増加したcortisolを不活性化しようとしているということである。
成因について
Rapaportは、一酸化窒素(NO)の血管拡張作用に着目して、RSSの原因である可能性を示唆した。また、Corkは、角質細胞(corneocyte)相互を結合するcorneodesmosomeを分解する酵素(protease)を増加させる作用が、ステロイドにはあって、その結果、表皮バリア破壊が生じ、リバウンドの原因となるという説を提唱した。
近年、表皮細胞(keratinocyte)は、それ自身cortisolを産生し、paracrine,autocrineといったメカニズムによって表皮の厚さや角質への分化を自己調節していることが解ってきた。筆者は、ステロイド外用剤の長期連用は、表皮細胞のcortisol産生に影響を及ぼし、その結果RSSが引き起こされるのではないかと考えた。以下、これについて、最近の筆者自身の研究結果を交えて解説したい。
図4は健常者の前腕屈側にClobetasol propionate軟膏(0.05%)を一日二回2週間外用したときの表皮の変化である。上段から外用前、2日目、15日目(外用中止翌日)、30日目(外用中止から16日後)であり、それぞれ抗PCNA抗体、抗cortisol抗体、抗11βHSD1抗体、抗11βHSD2抗体で免疫染色した結果である。表皮は15日目には萎縮しており、30日目には回復傾向にある。表皮細胞質内のcortisolはステロイド外用によって増加している。これは、ステロイドを外用することで、表皮のcortisol産生もまた増加するという正のフィードバックが存在することを示している。副腎皮質から放出されたcortisolの血中変化に即応して、表皮がcortisol濃度を増減させる機構があるのだろう。
注目すべきは11βHSD2の挙動で、ステロイド外用とともに表皮細胞質内で増加している。11βHSD1は不活性型のステロイドであるcortisoneをcortisolに変換する酵素であり、11βHSD2は逆に、活性のあるcortisolを不活性なcortisoneに変換する。11βHSD2が増加するということは、表皮細胞内に増加したcortisolを不活性化しようとしているということである。
図4
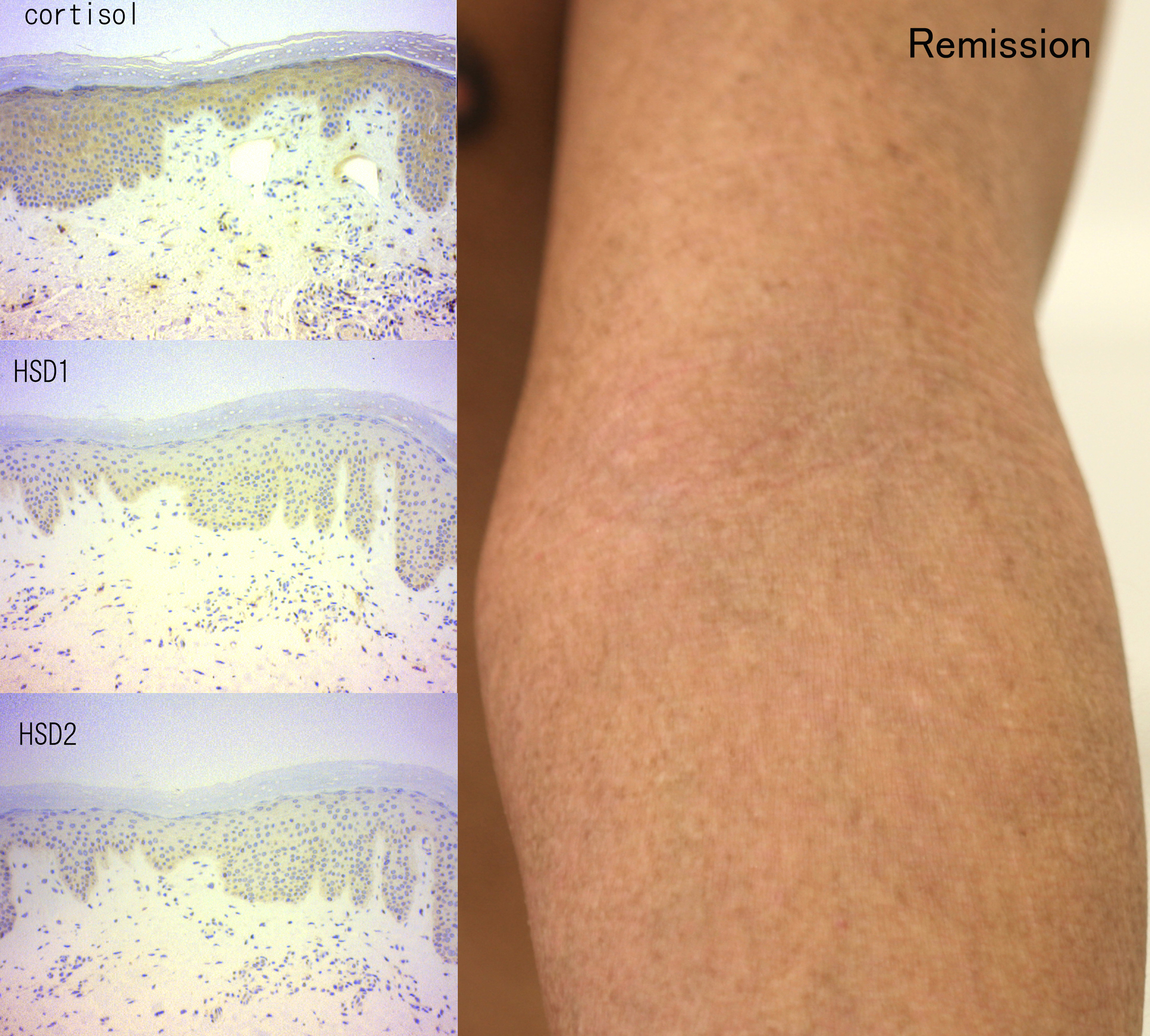
以上を踏まえて、RSSの患者の表皮と、その二年後に寛解した際の表皮とを、同様に免疫染色して比べてみよう(図5)。
図5
RSSの状態では11βHSD2は基底層付近で亢進しているが、二年後の寛解した表皮では低下している。また表皮厚も正常化し、顆粒層も回復して不全角化から脱している。この症例においては、RSSの成因は表皮基底層における11βHSD2の亢進がステロイド外用中止後も遷延したためと考えられた。11βHSD2の亢進によって表皮細胞の産生するcortisolがcortisoneへと不活化され、結果、cortisolの低下のために、基底細胞の分裂増殖が活発となり、角化が未熟となったことがRSSの皮膚症状を引き起こしたと推察された。
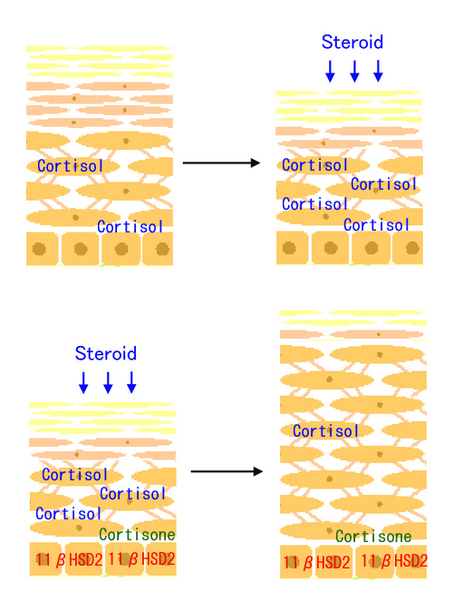
イラストで図解すると図6のようなイメージとなる。
イラストで図解すると図6のようなイメージとなる。
図6
RSSの治療
RSSは基本的に時間経過とともに改善していく病態であるので、何らかの医学的介入がなされてその前後で症状が改善したとしても、即その介入が有効であったと言うことは出来ない。Controlled studyが必要であることは肝に銘じておくべきである。
しかし、現時点でRSSに対する治療としてControlled studyによって確認・報告されたものは無く、そのメカニズムも未解明である以上、筆者の知る限りの経験的な治療法を記述しておくことにも意味はあるだろう。以下このような観点から記す。
ステロイド外用剤の長期連用が原因であるのだから、その中止は必須である。しかし、RSSの診断自体が離脱後の経過によって確定されるものであるという性格上、中止が必要かの判断自体すら現実には難しい。
一気に中止すべき(cold turkey)か、漸減すべきかについて、Rapaportは前者を勧めている。しかし、漸減したり、時には注射や内服などのステロイド全身投与によって強いリバウンドを抑えながら離脱させる手法を取る医師もいる。
離脱時には、Kaposi varicelliform eruptionや敗血症などの感染症への対策が必要である。Bleach bathなどを用いた消毒療法は、RSSの治療となるか否かは別として、感染症の予防にはなるだろう。
乳幼児のRSSは、その成立にステロイド外用剤の長期連用が必要なことを考えると、頻度は少ない。しかしありえない訳ではない。低蛋白血漿や成長障害が問題となるので、理解のある小児科医による母子への援助が必要となる。小児になると、RSSは決して稀ではない。
脱ステロイドの診療に携わる医師たち複数の経験によれば、保湿剤は外用しないほうがRSSの回復は早い。また、飲水量の制限が有効であるという意見もある。これらは一見無謀なようだが、皮膚の乾燥は表皮のステロイド産生を高めるという報告や、未熟児の保育器内の湿度を乾燥気味にしたほうが表皮のTEWLの正常化を早めるといった報告によって一応の根拠を示すことは出来る。また、表皮にはミネラルコルチコイドレセプターがありコルチゾールと結合して類似の作用を示すという報告があるので、飲水制限による血中アルドステロン値の上昇がミネラルコルチコイドレセプターへの結合を介して表皮の回復に寄与している可能性も否定はできない。
保湿剤の外用は、アトピー性皮膚炎の発症を防止するという複数の研究結果があり、RSSで保湿しないほうが経過が良いという経験則と矛盾するように聞こえるかもしれない。しかし、前者は発症前の話であり、後者は発症後かつステロイド長期連用後の話である。
紫外線療法やタール剤は、劇的ではないにしても有効なことがある。紫外線には表皮のコルチゾール濃度を高める作用があり、タール剤はコルチゾール産生酵素であるCYP11A1によって代謝されるので、これを誘導して、結果的にステロイド産生回復に働くのかもしれない。
Glycyrrhizin製剤が有効であるとして、これを用いる医師もいる。Glycyrrhizinは11βHSD2を阻害するので、理にかなった方法なのかもしれない。
分子量10万付近のヒアルロン酸が、ステロイド外用剤による表皮の萎縮に拮抗するという報告がある。RSSの予防になるかもしれない。
PPARαagonistの外用がマウスでの実験的RSS(リバウンド)を抑制したという報告があり、臨床でも一部の患者で奏功したことが報告されている。
Calcineurin inhibitorやImmunosuppressive drugの併用でRSSを切り抜ける試みはあまりなされていない。これはそもそもRSSという病態の認識が皮膚科医の間でいまだ一般的ではなく、これらの薬剤を用いたあとは、当たり前のようにステロイド外用治療に戻そうとする傾向が強いのと、RSSの患者たちや診療に当たる医師たちが、RSS自体が薬の副作用であることから、別の強い薬剤に置き換えるという方法を好まないためと考えられる。今後、明確にRSSという病態に正面から向き合った研究が、これらの比較的新しい薬剤や生物学的製剤などで企画されれば、納得した上で参加する患者は多いだろう。
RSSは基本的に時間経過とともに改善していく病態であるので、何らかの医学的介入がなされてその前後で症状が改善したとしても、即その介入が有効であったと言うことは出来ない。Controlled studyが必要であることは肝に銘じておくべきである。
しかし、現時点でRSSに対する治療としてControlled studyによって確認・報告されたものは無く、そのメカニズムも未解明である以上、筆者の知る限りの経験的な治療法を記述しておくことにも意味はあるだろう。以下このような観点から記す。
ステロイド外用剤の長期連用が原因であるのだから、その中止は必須である。しかし、RSSの診断自体が離脱後の経過によって確定されるものであるという性格上、中止が必要かの判断自体すら現実には難しい。
一気に中止すべき(cold turkey)か、漸減すべきかについて、Rapaportは前者を勧めている。しかし、漸減したり、時には注射や内服などのステロイド全身投与によって強いリバウンドを抑えながら離脱させる手法を取る医師もいる。
離脱時には、Kaposi varicelliform eruptionや敗血症などの感染症への対策が必要である。Bleach bathなどを用いた消毒療法は、RSSの治療となるか否かは別として、感染症の予防にはなるだろう。
乳幼児のRSSは、その成立にステロイド外用剤の長期連用が必要なことを考えると、頻度は少ない。しかしありえない訳ではない。低蛋白血漿や成長障害が問題となるので、理解のある小児科医による母子への援助が必要となる。小児になると、RSSは決して稀ではない。
脱ステロイドの診療に携わる医師たち複数の経験によれば、保湿剤は外用しないほうがRSSの回復は早い。また、飲水量の制限が有効であるという意見もある。これらは一見無謀なようだが、皮膚の乾燥は表皮のステロイド産生を高めるという報告や、未熟児の保育器内の湿度を乾燥気味にしたほうが表皮のTEWLの正常化を早めるといった報告によって一応の根拠を示すことは出来る。また、表皮にはミネラルコルチコイドレセプターがありコルチゾールと結合して類似の作用を示すという報告があるので、飲水制限による血中アルドステロン値の上昇がミネラルコルチコイドレセプターへの結合を介して表皮の回復に寄与している可能性も否定はできない。
保湿剤の外用は、アトピー性皮膚炎の発症を防止するという複数の研究結果があり、RSSで保湿しないほうが経過が良いという経験則と矛盾するように聞こえるかもしれない。しかし、前者は発症前の話であり、後者は発症後かつステロイド長期連用後の話である。
紫外線療法やタール剤は、劇的ではないにしても有効なことがある。紫外線には表皮のコルチゾール濃度を高める作用があり、タール剤はコルチゾール産生酵素であるCYP11A1によって代謝されるので、これを誘導して、結果的にステロイド産生回復に働くのかもしれない。
Glycyrrhizin製剤が有効であるとして、これを用いる医師もいる。Glycyrrhizinは11βHSD2を阻害するので、理にかなった方法なのかもしれない。
分子量10万付近のヒアルロン酸が、ステロイド外用剤による表皮の萎縮に拮抗するという報告がある。RSSの予防になるかもしれない。
PPARαagonistの外用がマウスでの実験的RSS(リバウンド)を抑制したという報告があり、臨床でも一部の患者で奏功したことが報告されている。
Calcineurin inhibitorやImmunosuppressive drugの併用でRSSを切り抜ける試みはあまりなされていない。これはそもそもRSSという病態の認識が皮膚科医の間でいまだ一般的ではなく、これらの薬剤を用いたあとは、当たり前のようにステロイド外用治療に戻そうとする傾向が強いのと、RSSの患者たちや診療に当たる医師たちが、RSS自体が薬の副作用であることから、別の強い薬剤に置き換えるという方法を好まないためと考えられる。今後、明確にRSSという病態に正面から向き合った研究が、これらの比較的新しい薬剤や生物学的製剤などで企画されれば、納得した上で参加する患者は多いだろう。
(追記)
阪南中央病院の佐藤先生に、上記原稿を見せてご意見伺ったところ、下記のようにお返事をいただきました。
決して佐藤先生の意見が正しいと盲信するつもりはありませんが、脱ステロイド診療に携わった期間は私よりはるかに長いです。佐藤先生のご許可をいただいて、ブログに転記掲載することにしました。ご参考になさって下さい。
==========
深谷先生
思いつくままに書かせていただきます。
1.「その皮膚症状自体はステロイドを外用するきっかけとなった原疾患の増幅に近い」
ステロイドを中止すると、アトピーの好発部位以外だけで悪化が起こり、肘窩や膝膕は悪化しない例もありますから、原疾患は消滅して副作用だけの症例もあると思います。
2.私が調べたのと日本大学で調べたのも同じでしたが、ステロイド皮膚症は、アトピー性皮膚炎が一番多く、2番は脂漏性皮膚炎でした。
3.白人ではRSSという病名でもいいかもしれませんが、日本人の場合は色素が多いので、改善傾向を示すと色素沈着が出現して、brown skin synd. になることが殆どです。インド人では色素沈着が多く起こるでしょうから色素沈着には一言述べておく必要があるように思います。
4.脱ステ脱保湿を同時に行えば、離脱のピークは5-7日後くらいです。
5.症例2はヘルペスに罹患しているように見えます。
6.症例3の7カ月後の悪化は、おそらく水分摂取過多によると思います。
7.季節による変化で悪化することはあると思いますが、花粉で悪化するのはアレルギー性鼻炎とアレルギー性結膜炎だけだと思います。だから、眼の周りや鼻の周囲が悪化しますが、その他の部位は悪化しないと思います。
8.ステロイド外用によるコーチゾールの増減の研究である図4は、一人での実験結果であり、その結果を一般化するのは少し危険が伴うように思います。表現は注意する必要があるように思います。ステロイドを内服すれば副腎皮質から出されるコーチゾルは減少するのに、皮膚では増加すると結論付けるのは慎重にすべきと思います。私はステロイドを外用すればコーチゾルは減少すると考えていましたから。私が考え付かない色々なメカニズムによって先生の示された結果になるのかもしれませんが。しかし、もっと症例を集めてから結論を出されるほうがいいのではないでしょうか。
9.治療については、6ヵ月のステロイド・プロトピック不使用研究についてはもっと宣伝してもいいのではないでしょうか。
10.「中止が必要かの判断自体すら現実には難しい」と言われてますが、アトピー性皮膚炎の好発部位とは大変ずれた皮疹分布では、その可能性が強いと言えるのではないでしょうか。肘窩膝窩の苔癬化病変は重要なアトピー性皮膚炎の症状だと考えています。
11.乳幼児でもRSSは起こります。この子どもたちは、突然の離脱は危険です。栄養状態と食物摂取能力を見て判断しないと死に至らせる危険があります。
12.感染症は、カポジは多いですが、敗血症はごくまれです。敗血症と診断されているのは、そのほとんどで、採血時に表皮内の細菌をひっかけているだけだと思います。しかし、毛嚢炎のような感染やビラン面に付着した細菌による感染症はしばしばおこります。
13.消毒療法は皮疹を悪化させるのですべきではありません。単にシャワーや入浴程度で十分です。
14.乳児でもRSSは起こります。特に乳幼児では短期でこれが起こります。母親はこれを認識しています。私は、ある母親から、「ステロイド外用3日で依存性ができます」といわれた事があります。乳児の適応能力は高いので直ぐに変化しますが。しかし、これが成人になってのRSSの発症に大いに関係していると考えています。
15.ステロイド単独しか使用しなかった患者とステロイドとプロトピックの両者を使用した患者の離脱後の経過を見ていると、プロトピックを使用した患者の方が滲出液がいつまでも出、治りが遅い傾向がありました。入院期間でみると5日しか伸びませんでしたが、LDHの低下を見ると統計学的に有意に低下が遅れていました。だから、プロトピックの使用はステロイドより悪いと評価しています。
ご検討ください。
佐藤健二
==========
阪南中央病院の佐藤先生に、上記原稿を見せてご意見伺ったところ、下記のようにお返事をいただきました。
決して佐藤先生の意見が正しいと盲信するつもりはありませんが、脱ステロイド診療に携わった期間は私よりはるかに長いです。佐藤先生のご許可をいただいて、ブログに転記掲載することにしました。ご参考になさって下さい。
==========
深谷先生
思いつくままに書かせていただきます。
1.「その皮膚症状自体はステロイドを外用するきっかけとなった原疾患の増幅に近い」
ステロイドを中止すると、アトピーの好発部位以外だけで悪化が起こり、肘窩や膝膕は悪化しない例もありますから、原疾患は消滅して副作用だけの症例もあると思います。
2.私が調べたのと日本大学で調べたのも同じでしたが、ステロイド皮膚症は、アトピー性皮膚炎が一番多く、2番は脂漏性皮膚炎でした。
3.白人ではRSSという病名でもいいかもしれませんが、日本人の場合は色素が多いので、改善傾向を示すと色素沈着が出現して、brown skin synd. になることが殆どです。インド人では色素沈着が多く起こるでしょうから色素沈着には一言述べておく必要があるように思います。
4.脱ステ脱保湿を同時に行えば、離脱のピークは5-7日後くらいです。
5.症例2はヘルペスに罹患しているように見えます。
6.症例3の7カ月後の悪化は、おそらく水分摂取過多によると思います。
7.季節による変化で悪化することはあると思いますが、花粉で悪化するのはアレルギー性鼻炎とアレルギー性結膜炎だけだと思います。だから、眼の周りや鼻の周囲が悪化しますが、その他の部位は悪化しないと思います。
8.ステロイド外用によるコーチゾールの増減の研究である図4は、一人での実験結果であり、その結果を一般化するのは少し危険が伴うように思います。表現は注意する必要があるように思います。ステロイドを内服すれば副腎皮質から出されるコーチゾルは減少するのに、皮膚では増加すると結論付けるのは慎重にすべきと思います。私はステロイドを外用すればコーチゾルは減少すると考えていましたから。私が考え付かない色々なメカニズムによって先生の示された結果になるのかもしれませんが。しかし、もっと症例を集めてから結論を出されるほうがいいのではないでしょうか。
9.治療については、6ヵ月のステロイド・プロトピック不使用研究についてはもっと宣伝してもいいのではないでしょうか。
10.「中止が必要かの判断自体すら現実には難しい」と言われてますが、アトピー性皮膚炎の好発部位とは大変ずれた皮疹分布では、その可能性が強いと言えるのではないでしょうか。肘窩膝窩の苔癬化病変は重要なアトピー性皮膚炎の症状だと考えています。
11.乳幼児でもRSSは起こります。この子どもたちは、突然の離脱は危険です。栄養状態と食物摂取能力を見て判断しないと死に至らせる危険があります。
12.感染症は、カポジは多いですが、敗血症はごくまれです。敗血症と診断されているのは、そのほとんどで、採血時に表皮内の細菌をひっかけているだけだと思います。しかし、毛嚢炎のような感染やビラン面に付着した細菌による感染症はしばしばおこります。
13.消毒療法は皮疹を悪化させるのですべきではありません。単にシャワーや入浴程度で十分です。
14.乳児でもRSSは起こります。特に乳幼児では短期でこれが起こります。母親はこれを認識しています。私は、ある母親から、「ステロイド外用3日で依存性ができます」といわれた事があります。乳児の適応能力は高いので直ぐに変化しますが。しかし、これが成人になってのRSSの発症に大いに関係していると考えています。
15.ステロイド単独しか使用しなかった患者とステロイドとプロトピックの両者を使用した患者の離脱後の経過を見ていると、プロトピックを使用した患者の方が滲出液がいつまでも出、治りが遅い傾向がありました。入院期間でみると5日しか伸びませんでしたが、LDHの低下を見ると統計学的に有意に低下が遅れていました。だから、プロトピックの使用はステロイドより悪いと評価しています。
ご検討ください。
佐藤健二
==========
私が作製した中間分子量ヒアルロン酸化粧水「ヒアルプロテクト」のショップはこちら(下の画像をクリック)