「アトピー性皮膚炎の標準治療」はガイドラインを遵守しているか?
先回の記事の続きです。日本皮膚科学会アトピー性皮膚炎診療ガイドラインのステロイド外用剤の項の続きを読んでいきましょう。
ーーーーー(ここから引用)-----
ステロイド外用薬の外用量:第2指の先端から第1関節部までチューブから押し出した量(約0.5g)が,成人の手で2枚分すなわち成人の体表面積のおよそ 2%に対する適量である(fingertipunit).
ーーーーー(ここまで引用)-----
全身に外用する場合には、0.5×(100÷2)=25gが必要ということになります。被髪頭部などを除けば若干は少なくはなるでしょうが。
ーーーーー(ここから引用)-----
ベリーストロングクラスのステロイド外用薬の長期使用試験結果より,皮疹の面積にも左右されるが通常の成人患者では十分量である1日5gないし10g程度の初期外用量で開始し,症状に合わせて漸減する使用法であれば,3カ月間までの使用では一過性で可逆性の副腎機能抑制は生じうるものの,不可逆性の全身的副作用は生じない.3カ月以上にわたって1日5gないし10g程度のステロイド外用薬を連日継続して使用することは極めて例外的であるが,そのような例では定期的に全身的影響に対する検査を行う必要があり,ステロイド外用薬の減量を可能ならしめるよう個々の患者に応じて適切な対応が検討されるべきである.
乳幼児,小児においてはその体重にもとづき,成人での使用量から換算した量を初期外用量の目安とする.
ーーーーー(ここまで引用)-----
5gないし10gということは、上の計算でいくと、体表面の20%ないし40%ということになります。ガイドライン作成者は、「通常の成人患者」=皮疹面積は、多くても全身の40%まで、と考えているようです。そしてそのような患者の3ヶ月以内の使用においては、不可逆性の全身的副作用は生じない、と記されています。
それでは、それ以外の患者、すなわち、皮疹面積40%以上または、40%未満でも1日5gを3ヶ月以上使用の患者においてはどうなのでしょうか? ガイドラインには「定期的に全身的影響に対する検査を行う必要があり,ステロイド外用薬の減量を可能ならしめるよう個々の患者に応じて適切な対応が検討されるべきである」とあります。
「ステロイド外用薬の減量を可能ならしめるよう個々の患者に応じて適切な対応が検討されるべきである」というのは、まさに減ステ・脱ステのことです。「良くなるまでステロイド外用を続けて、それから減らしましょう。」とは書いてありません。すなわち、ガイドラインは、字句を追う限り、ステロイド外用治療の限界を認めており、減ステ・脱ステを否定していません。
一方、「標準治療」という言葉があります。一般には、ガイドラインに即した治療、という意味で用いられるようです。九州大学皮膚科のHPに「標準治療」についての患者向け解説があります。
http://www.kyudai-derm.org/atopy_care/improvement_top.html
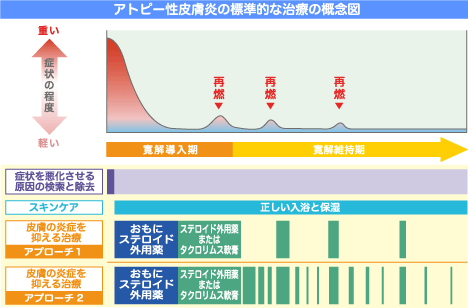
ここには、「皮膚の炎症を抑える治療」として、「アプローチ1」と「アプローチ2」が図示されています。
ーーーーー(ここから引用)-----
ステロイド外用薬の外用量:第2指の先端から第1関節部までチューブから押し出した量(約0.5g)が,成人の手で2枚分すなわち成人の体表面積のおよそ 2%に対する適量である(fingertipunit).
ーーーーー(ここまで引用)-----
全身に外用する場合には、0.5×(100÷2)=25gが必要ということになります。被髪頭部などを除けば若干は少なくはなるでしょうが。
ーーーーー(ここから引用)-----
ベリーストロングクラスのステロイド外用薬の長期使用試験結果より,皮疹の面積にも左右されるが通常の成人患者では十分量である1日5gないし10g程度の初期外用量で開始し,症状に合わせて漸減する使用法であれば,3カ月間までの使用では一過性で可逆性の副腎機能抑制は生じうるものの,不可逆性の全身的副作用は生じない.3カ月以上にわたって1日5gないし10g程度のステロイド外用薬を連日継続して使用することは極めて例外的であるが,そのような例では定期的に全身的影響に対する検査を行う必要があり,ステロイド外用薬の減量を可能ならしめるよう個々の患者に応じて適切な対応が検討されるべきである.
乳幼児,小児においてはその体重にもとづき,成人での使用量から換算した量を初期外用量の目安とする.
ーーーーー(ここまで引用)-----
5gないし10gということは、上の計算でいくと、体表面の20%ないし40%ということになります。ガイドライン作成者は、「通常の成人患者」=皮疹面積は、多くても全身の40%まで、と考えているようです。そしてそのような患者の3ヶ月以内の使用においては、不可逆性の全身的副作用は生じない、と記されています。
それでは、それ以外の患者、すなわち、皮疹面積40%以上または、40%未満でも1日5gを3ヶ月以上使用の患者においてはどうなのでしょうか? ガイドラインには「定期的に全身的影響に対する検査を行う必要があり,ステロイド外用薬の減量を可能ならしめるよう個々の患者に応じて適切な対応が検討されるべきである」とあります。
「ステロイド外用薬の減量を可能ならしめるよう個々の患者に応じて適切な対応が検討されるべきである」というのは、まさに減ステ・脱ステのことです。「良くなるまでステロイド外用を続けて、それから減らしましょう。」とは書いてありません。すなわち、ガイドラインは、字句を追う限り、ステロイド外用治療の限界を認めており、減ステ・脱ステを否定していません。
一方、「標準治療」という言葉があります。一般には、ガイドラインに即した治療、という意味で用いられるようです。九州大学皮膚科のHPに「標準治療」についての患者向け解説があります。
http://www.kyudai-derm.org/atopy_care/improvement_top.html
ここには、「皮膚の炎症を抑える治療」として、「アプローチ1」と「アプローチ2」が図示されています。
アプローチ1と2の違いは、皮疹寛解時に、間歇的にステロイドまたはプロトピックの外用(漸減)を行うか(アプローチ2)、行わないか(アプローチ1)の違いのようです。「皮疹面積40%以上または、40%未満でも1日5gを3ヶ月以上使用の患者」への対応に関しては、一切触れられていません。
これで、ガイドラインに即した内容と言えるのでしょうか?
この図は、「標準治療が有効な場合の経過」です。「アトピー性皮膚炎の標準的な治療の概念図」という表題は誤解を招きやすく不適切です。解説として、HPで図の右横に記されている「有効性が明らかな標準治療」という文も不適切です。
ガイドラインでは、「皮疹面積40%以上または、40%未満でも1日5gを3ヶ月以上使用の患者」においては、「定期的に全身的影響に対する検査を行う必要があり」とも明記されています。これは、具体的には、血中コルチゾールの測定などの、副腎機能のチェックのことだと思われますが、このような警告も「標準治療」のHPには記されていません。はたして、これで、標準治療とはガイドラインに準拠した治療であるといえるのでしょうか?
「皮疹面積40%以上または、40%未満でも1日5gを3ヶ月以上使用の患者」は決して珍しくありません。「日皮会ガイドラインに沿った標準治療をしています」と明言する医師も多いと思いますが、「定期的な全身的影響のチェック」はなされているのでしょうか?なされていなければ、その医師はガイドラインに反した診療を行っていることになります。
ーーーーー(ここから引用)-----
外用中止:炎症症状の鎮静後にステロイド外用薬を中止する際には,急激に中止することなく,症状をみながら漸減あるいは間欠投与を行い徐々に中止する.ただし,ステロイド外用薬による副作用が明らかな場合はこの限りではない.
ーーーーー(ここまで引用)-----
先回の記事で、「アトピー性皮膚炎診療ガイドラインが準拠しているエビデンスのレベルは高くない」と記しましたが、この箇所などは、その最たるものです。この一文には、何らの科学的根拠もなければ、臨床的経験則とも合致しません。2000年のガイドライン作成者の臨床家としての経験値の低さを物語っているとしか言いようがありません。
仮に、上で危惧されているような、副腎抑制が起こっていた症例であれば、内服ステロイドへの切り替えによる補充療法→漸減して副腎の回復を待って離脱、が定石です(というか、そうしなければ危険です)。依存に陥っていなければ、炎症が治まったのちは、速やかに、ステロイド外用剤は中止できるはずです。わざわざ漸減や間欠投与をガイドラインに記す必要性がありません。
想像ですが、この点については、ガイドライン委員の間にも議論があったのでしょう。議論といっても、2000年の川島先生らの策定した文章を改変するのを怖がって躊躇した人たちと、このくらいは手直ししてもバチは当たらないのではないか?と考えた人たちとがいたというだけのことでしょうが。なぜなら、標準治療の図に「アプローチ1」「アプローチ2」の二つが併記されているからです。 ガイドラインに忠実に従えば、「アプローチ2」のみとなるはずです。この点でも「標準治療」はガイドラインと乖離しています。
注:「アプローチ2」を、最近提唱されているプロアクティブ治療、「アプローチ1」をリアクティブ治療の図と勘違いするひとがいるようですが、緑色のバーの幅や数を見れば、異なることがわかります。(プロアクティブ治療についてはこちら→http://blog.m3.com/steroidwithdrawal/20110822/1)。
ーーーーー(ここから引用)-----
乳幼児,小児:原則として,皮疹の重症度が重症あるいは中等症では表2に示したよりも1ランク低いステロイド外用薬を使用する.ただし,効果が得られない場合は十分な管理下で高いランクのステロイド外用薬を使用する.
顔面:高い薬剤吸収率を考慮して,原則としてミディアムクラス以下のステロイド外用薬を使用する. その場合でも1日2回の外用は1週間程度にとどめ,間欠投与に移行し,休薬期間を設けながら使用する.
近年しばしばみられる成人患者の顔面の紅斑性病変の多くは,掻破などを含むステロイド外用薬以外の要因に起因するものではあるが,局所の副作用の発生には注意が必要な部位であり,処方に当たっては十分な診察を行う.
なお,顔面はタクロリムス軟膏の高い適応がある部位であり,そのガイダンスに従って使用することも積極的に考慮する.
ーーーーー(ここまで引用)-----
太字の部分も、エビデンスレベルは低い、というか、ガイドライン作成者の個人的意見の域を出ません。この一文を支持する調査報告の類はありません。おそらく、当時係争中であった、東大・北里大系の先生が関わっていた民事訴訟(後述)への配慮なのでしょう。ガイドラインにこの一文を付すことによって、裁判を有利に導こうとしたのだと私は思います。
この太字部分は消したほうが、よほどガイドラインの文章として自然です。修辞的・誘導的といえます。2000年の初版のガイドラインの筆頭著者である女子医大の川島先生の作文でしょう。川島先生は、このような大仰な文章をよくお書きになります。
ーーーーー(ここから引用)-----
コンプライアンス:ステロイド外用薬に対する誤解(ステロイド内服薬の副作用との混同,およびアトピー性皮膚炎そのものの悪化とステロイド外用薬の副作用との混同が多い)から,ステロイド外用薬への恐怖感,忌避が生じ,コンプライアンスの低下がしばしばみられる.その誤解を解くためには十分な診察時間をかけて説明し指導することが必要であり,それが治療効果を左右する.
ステロイド外用薬の副作用:密封外用療法では0.12%ベタメタゾン吉草酸エステル軟膏(ストロングクラス)の10gの外用,単純塗布ではその20gの外用が,副腎機能抑制を生じうる1日外用量であると報告されている.しかしながらこのような多量の外用を日常診療で継続して行うことは極めて例外的である.ステロイド外用薬を適切に使用すれば,日常診療における使用量では,副腎不全,糖尿病,満月様顔貌などの内服薬でみられる全身的副作用は起こり得ない.局所的副作用のうち,ステロイド瘡,ステロイド潮紅,皮膚萎縮,多毛,細菌・真菌・ウイルス性皮膚感染症などは時に生じうるが,中止あるいは適切な処置により回復する.ステロイド外用薬の使用後に色素沈着がみられることがあるが,皮膚炎の鎮静後の色素沈着であり,ステロイド外用薬によるものではない.まれにステロイド外用薬によるアレルギー性接触皮膚炎が生じうるが,その際,基剤や添加物による接触皮膚炎にも注意する.
ーーーーー(ここまで引用)-----
単純塗布20gというのは、上の計算でいくと、体表面の80%に当たります。顔面頭部が9%ですから、首から下の全身に外用すれば、80%以上です。決してあり得ない状況ではありません。そのようなケースを「例外的である」の一言で片付けて、指針を示さないというのは、本当にこれはガイドラインなのか?と疑問すら感じます。ガイドラインと言うのはマニュアルのようなものですから、臨床のケースをA,B,C・・というように場合わけして、それぞれの場合に応じた対処法が示されるべきものです。本ガイドラインに従うと、体表面80%以上にストロングクラスのステロイド外用剤を使い続けるようなケースは「例外的ですね」で終わってしまいます。
「体表面80%以上にストロングクラスのステロイド外用剤を使い続けるようなケースはありません」と記されているなら、患者としてもまだ安心でしょうが、「例外的」なのですから、存在を否定しているわけでもありません。
体表面80%以上にストロングクラスのステロイド外用剤を使い続けるようなケースというのは、1)よほどの元々のアトピー性皮膚炎の重症例か、2)依存性・抵抗性に陥っているか、3)何らかの悪化因子から解除されず暴露され続けているか、のどれかでしょうから、ステロイドに替わる免疫抑制剤の投与でも、離脱でも、原因検索でもいいですが、ガイドラインと銘打つ以上は、何らかのチャート的指針が必要です。ステロイド外用剤の項としては、最低限、2)の依存例・抵抗例の可能性の指摘は必要でしょう。
先回の記事で、「ガイドライン診療と、EBMの実践とは異なる。専門科の医師は、ガイドライン診療で思考停止することなく、もう一段深い科学的エビデンスに基づく診療を常に心がけなければならない」といったことを記しましたが、「標準治療」というのは、九大のHPを見る限り、「ガイドライン診療」ですらありません。
「ガイドラインはEBMである」「標準治療はガイドラインに基づく」といった呪文を繰り返し唱えて、患者やマスコミを、錯覚・誤解に導いているだけです。
これで、ガイドラインに即した内容と言えるのでしょうか?
この図は、「標準治療が有効な場合の経過」です。「アトピー性皮膚炎の標準的な治療の概念図」という表題は誤解を招きやすく不適切です。解説として、HPで図の右横に記されている「有効性が明らかな標準治療」という文も不適切です。
ガイドラインでは、「皮疹面積40%以上または、40%未満でも1日5gを3ヶ月以上使用の患者」においては、「定期的に全身的影響に対する検査を行う必要があり」とも明記されています。これは、具体的には、血中コルチゾールの測定などの、副腎機能のチェックのことだと思われますが、このような警告も「標準治療」のHPには記されていません。はたして、これで、標準治療とはガイドラインに準拠した治療であるといえるのでしょうか?
「皮疹面積40%以上または、40%未満でも1日5gを3ヶ月以上使用の患者」は決して珍しくありません。「日皮会ガイドラインに沿った標準治療をしています」と明言する医師も多いと思いますが、「定期的な全身的影響のチェック」はなされているのでしょうか?なされていなければ、その医師はガイドラインに反した診療を行っていることになります。
ーーーーー(ここから引用)-----
外用中止:炎症症状の鎮静後にステロイド外用薬を中止する際には,急激に中止することなく,症状をみながら漸減あるいは間欠投与を行い徐々に中止する.ただし,ステロイド外用薬による副作用が明らかな場合はこの限りではない.
ーーーーー(ここまで引用)-----
先回の記事で、「アトピー性皮膚炎診療ガイドラインが準拠しているエビデンスのレベルは高くない」と記しましたが、この箇所などは、その最たるものです。この一文には、何らの科学的根拠もなければ、臨床的経験則とも合致しません。2000年のガイドライン作成者の臨床家としての経験値の低さを物語っているとしか言いようがありません。
仮に、上で危惧されているような、副腎抑制が起こっていた症例であれば、内服ステロイドへの切り替えによる補充療法→漸減して副腎の回復を待って離脱、が定石です(というか、そうしなければ危険です)。依存に陥っていなければ、炎症が治まったのちは、速やかに、ステロイド外用剤は中止できるはずです。わざわざ漸減や間欠投与をガイドラインに記す必要性がありません。
想像ですが、この点については、ガイドライン委員の間にも議論があったのでしょう。議論といっても、2000年の川島先生らの策定した文章を改変するのを怖がって躊躇した人たちと、このくらいは手直ししてもバチは当たらないのではないか?と考えた人たちとがいたというだけのことでしょうが。なぜなら、標準治療の図に「アプローチ1」「アプローチ2」の二つが併記されているからです。 ガイドラインに忠実に従えば、「アプローチ2」のみとなるはずです。この点でも「標準治療」はガイドラインと乖離しています。
注:「アプローチ2」を、最近提唱されているプロアクティブ治療、「アプローチ1」をリアクティブ治療の図と勘違いするひとがいるようですが、緑色のバーの幅や数を見れば、異なることがわかります。(プロアクティブ治療についてはこちら→http://blog.m3.com/steroidwithdrawal/20110822/1)。
ーーーーー(ここから引用)-----
乳幼児,小児:原則として,皮疹の重症度が重症あるいは中等症では表2に示したよりも1ランク低いステロイド外用薬を使用する.ただし,効果が得られない場合は十分な管理下で高いランクのステロイド外用薬を使用する.
顔面:高い薬剤吸収率を考慮して,原則としてミディアムクラス以下のステロイド外用薬を使用する. その場合でも1日2回の外用は1週間程度にとどめ,間欠投与に移行し,休薬期間を設けながら使用する.
近年しばしばみられる成人患者の顔面の紅斑性病変の多くは,掻破などを含むステロイド外用薬以外の要因に起因するものではあるが,局所の副作用の発生には注意が必要な部位であり,処方に当たっては十分な診察を行う.
なお,顔面はタクロリムス軟膏の高い適応がある部位であり,そのガイダンスに従って使用することも積極的に考慮する.
ーーーーー(ここまで引用)-----
太字の部分も、エビデンスレベルは低い、というか、ガイドライン作成者の個人的意見の域を出ません。この一文を支持する調査報告の類はありません。おそらく、当時係争中であった、東大・北里大系の先生が関わっていた民事訴訟(後述)への配慮なのでしょう。ガイドラインにこの一文を付すことによって、裁判を有利に導こうとしたのだと私は思います。
この太字部分は消したほうが、よほどガイドラインの文章として自然です。修辞的・誘導的といえます。2000年の初版のガイドラインの筆頭著者である女子医大の川島先生の作文でしょう。川島先生は、このような大仰な文章をよくお書きになります。
ーーーーー(ここから引用)-----
コンプライアンス:ステロイド外用薬に対する誤解(ステロイド内服薬の副作用との混同,およびアトピー性皮膚炎そのものの悪化とステロイド外用薬の副作用との混同が多い)から,ステロイド外用薬への恐怖感,忌避が生じ,コンプライアンスの低下がしばしばみられる.その誤解を解くためには十分な診察時間をかけて説明し指導することが必要であり,それが治療効果を左右する.
ステロイド外用薬の副作用:密封外用療法では0.12%ベタメタゾン吉草酸エステル軟膏(ストロングクラス)の10gの外用,単純塗布ではその20gの外用が,副腎機能抑制を生じうる1日外用量であると報告されている.しかしながらこのような多量の外用を日常診療で継続して行うことは極めて例外的である.ステロイド外用薬を適切に使用すれば,日常診療における使用量では,副腎不全,糖尿病,満月様顔貌などの内服薬でみられる全身的副作用は起こり得ない.局所的副作用のうち,ステロイド瘡,ステロイド潮紅,皮膚萎縮,多毛,細菌・真菌・ウイルス性皮膚感染症などは時に生じうるが,中止あるいは適切な処置により回復する.ステロイド外用薬の使用後に色素沈着がみられることがあるが,皮膚炎の鎮静後の色素沈着であり,ステロイド外用薬によるものではない.まれにステロイド外用薬によるアレルギー性接触皮膚炎が生じうるが,その際,基剤や添加物による接触皮膚炎にも注意する.
ーーーーー(ここまで引用)-----
単純塗布20gというのは、上の計算でいくと、体表面の80%に当たります。顔面頭部が9%ですから、首から下の全身に外用すれば、80%以上です。決してあり得ない状況ではありません。そのようなケースを「例外的である」の一言で片付けて、指針を示さないというのは、本当にこれはガイドラインなのか?と疑問すら感じます。ガイドラインと言うのはマニュアルのようなものですから、臨床のケースをA,B,C・・というように場合わけして、それぞれの場合に応じた対処法が示されるべきものです。本ガイドラインに従うと、体表面80%以上にストロングクラスのステロイド外用剤を使い続けるようなケースは「例外的ですね」で終わってしまいます。
「体表面80%以上にストロングクラスのステロイド外用剤を使い続けるようなケースはありません」と記されているなら、患者としてもまだ安心でしょうが、「例外的」なのですから、存在を否定しているわけでもありません。
体表面80%以上にストロングクラスのステロイド外用剤を使い続けるようなケースというのは、1)よほどの元々のアトピー性皮膚炎の重症例か、2)依存性・抵抗性に陥っているか、3)何らかの悪化因子から解除されず暴露され続けているか、のどれかでしょうから、ステロイドに替わる免疫抑制剤の投与でも、離脱でも、原因検索でもいいですが、ガイドラインと銘打つ以上は、何らかのチャート的指針が必要です。ステロイド外用剤の項としては、最低限、2)の依存例・抵抗例の可能性の指摘は必要でしょう。
先回の記事で、「ガイドライン診療と、EBMの実践とは異なる。専門科の医師は、ガイドライン診療で思考停止することなく、もう一段深い科学的エビデンスに基づく診療を常に心がけなければならない」といったことを記しましたが、「標準治療」というのは、九大のHPを見る限り、「ガイドライン診療」ですらありません。
「ガイドラインはEBMである」「標準治療はガイドラインに基づく」といった呪文を繰り返し唱えて、患者やマスコミを、錯覚・誤解に導いているだけです。
(上掲の「アトピー性皮膚炎の標準的な治療の概念図」の解説文)
結局のところ、この「標準治療」というのは、九大のHPを見る限りは、「患者さんに解りやすくやさしく説明する」という建前を利用して、ガイドライン治療の成功例のみをピックアップして「科学的根拠」といった言葉で着飾った、いわば広告のようなものだと思います。アトピービジネスの手法と何ら変わりません。
「標準治療」という言葉が出現したのは、ここ数年のことだと思いますが、そもそも、欧米には、ガイドラインは存在しても、「標準治療」に相当する語はありません。日本ならではの造語です。日本人の好きな語感なんでしょうね、きっと。画一的なことが好きで、そこに安心を感じる民族ですから。
九大の「標準治療」のHPの極めつけは、こちらでしょう。
http://www.kyudai-derm.org/atopy_care/effectiveness_top.html
結局のところ、この「標準治療」というのは、九大のHPを見る限りは、「患者さんに解りやすくやさしく説明する」という建前を利用して、ガイドライン治療の成功例のみをピックアップして「科学的根拠」といった言葉で着飾った、いわば広告のようなものだと思います。アトピービジネスの手法と何ら変わりません。
「標準治療」という言葉が出現したのは、ここ数年のことだと思いますが、そもそも、欧米には、ガイドラインは存在しても、「標準治療」に相当する語はありません。日本ならではの造語です。日本人の好きな語感なんでしょうね、きっと。画一的なことが好きで、そこに安心を感じる民族ですから。
九大の「標準治療」のHPの極めつけは、こちらでしょう。
http://www.kyudai-derm.org/atopy_care/effectiveness_top.html
眼を疑いました。これは嘘です。その根拠(エビデンス)はこちら↓。九大の古江先生ご自身が筆頭著者の論文です。
http://www.ncbi.nlm.nih.gov/pubmed/12534606
この論文の内容についての、私の解説はこちらとこちらにあります。できれば、わたしの解説は参考にとどめて、原著論文でご確認下さい。それがEBMの精神です。
それにしても、こんな姑息な眼くらましのようなことをして患者をなめていると、いつか、ガイドライン作成委員の先生方には、大きな責任が降りかかることでしょう。
※標準治療、またはガイドライン治療で、十分満足な結果が得られている患者も、もちろん多いでしょう。そのような方が今回のブログ記事を読むと不快に感じるかもしれません。しかし、うまくいかない患者、依存・抵抗性に陥ってしまった患者たちもまた、相当数いるという現実、そしてそのような患者たちのほうが、より状況は辛いのだということをご理解ください。ガイドラインは、そういった患者たちへの対応をも含めたものであるべきです。
また、現在、ガイドライン治療というかステロイド外用治療でうまくいっているからといって、将来、依存や抵抗性に陥らないとも限りません。現在、依存や抵抗性に苦しんでいる患者は全て、かっては、ステロイド外用治療で良好にコントロール出来ていた人たちです。そのような場合に備えてガイドラインを整え、セイフティーネットを構築しておくことは有意義なはずです。
2011.07.20
http://www.ncbi.nlm.nih.gov/pubmed/12534606
この論文の内容についての、私の解説はこちらとこちらにあります。できれば、わたしの解説は参考にとどめて、原著論文でご確認下さい。それがEBMの精神です。
それにしても、こんな姑息な眼くらましのようなことをして患者をなめていると、いつか、ガイドライン作成委員の先生方には、大きな責任が降りかかることでしょう。
※標準治療、またはガイドライン治療で、十分満足な結果が得られている患者も、もちろん多いでしょう。そのような方が今回のブログ記事を読むと不快に感じるかもしれません。しかし、うまくいかない患者、依存・抵抗性に陥ってしまった患者たちもまた、相当数いるという現実、そしてそのような患者たちのほうが、より状況は辛いのだということをご理解ください。ガイドラインは、そういった患者たちへの対応をも含めたものであるべきです。
また、現在、ガイドライン治療というかステロイド外用治療でうまくいっているからといって、将来、依存や抵抗性に陥らないとも限りません。現在、依存や抵抗性に苦しんでいる患者は全て、かっては、ステロイド外用治療で良好にコントロール出来ていた人たちです。そのような場合に備えてガイドラインを整え、セイフティーネットを構築しておくことは有意義なはずです。
2011.07.20