ステロイド外用剤濫用ー日本からの視点
海外の皮膚科の先生から「ステロイド外用剤の濫用について本を出版するので分担執筆してもらえないか?」と依頼があったのでお受けすることにしました。
これまでブログで書きためていたことのまとめのようなもので、新鮮味はないかもしれませんが、ブログの記事数も多くなってしまったことだし、この問題を概観したい人には良いかもしれないと思って、英文翻訳する前の日本語原稿をUPします。
==========
ステロイド外用剤濫用ー日本からの視点
1 市販薬と処方薬
日本ではステロイド外用剤は医師の処方が必要な製品と、薬局で購入できる製品とが完全に分けられている。医師は診察なしで薬を投薬することはできない。薬局で購入できるのは「strong」以下の製品で、薬剤師または登録販売者(一定の試験に合格する必要がある公的資格)が常駐する店舗でのみ販売される。販売の際には、極力購入者へ内容、成分、その他注意事項の簡明な説明が求められる(努力義務)。ただし、購入する者が説明を要しないと意思表示すれば適用されない。
市販のステロイド外用剤には、下記のような「使用上の注意」が明記されている。
~~~~~~~~~~
本剤は皮膚疾患治療薬ですので、化粧用やひげそり後用として使用しないでください。大量又は長期にわたって使用すると顔面や口の周りににきび・吹き出物が出来たり、顔面の皮膚が赤くなったりむくんだり、皮膚が鮫肌状になったり、多毛になることがありますので、特に顔面への使用には注意してください。また、症状改善後は漫然と使用しないでください。
セルフメディケーションにおけるステロイド外用剤の正しい使用方法
〇患部に適量を、通常は1日2回、症状が重い場合は1日3回程度塗ってください。
〇症状がよくなってきたら、回数を減らしながらお使いください。
※適量とは?
使用量の目安「フィンガーチップユニット」
チューブから、大人の人差し指の第一関節の長さくらい(約0.5g)を出した場合、大人の手のひら2枚くらいの広さに伸ばして塗ります。これを目安として、患部の広さと比較して使用料を決めます。
□1週間を超えて使用しないでください。
□5~6日間使用しても改善しない、あるいは悪化した場合は、ほかの原因によるものか、セルフメディケーションの範囲を超えていることが考えられますので、使用を中止して医師、薬剤師又は登録販売者に相談してください。
□幹部が使用する人の手のひら2~3枚分を超える広範囲の場合は、セルフメディケーションの範囲を超えていることも考えられますので、使用する前に医師、薬剤師又は登録販売者に相談してください。
~~~~~~~~~~
医師から処方を受けた場合の薬の説明については、法的な縛りがない。詳しく丁寧に説明する医師もいれば、ほとんど説明しない医師もいる。また、皮膚科を専門としない医師によっても皮膚疾患の診療は可能だし、ステロイド外用剤は自由に処方できる。
2 国民皆保険制度と薬価差益
日本では1961年に国民皆保険制度が導入された。現役会社員は企業保険に、退職者や自営業者は、地方自治体が保険者である国民健康保険に加入しており、その保障は家族にも及ぶ。病医院での診療・検査・薬剤費の7~9割を保険者が負担する。2013年に国民健康保険加入者が支払った年間保険料は平均7万円で、病者一人当たりの医療費は30万円であった。国民健康保険は赤字であり、国費で補てんされている。
このような手厚い医療福祉国家においては、病医院の受診率が高く、虫刺されやかぶれなど自然治癒するちょっとした皮膚疾患でも、ステロイド外用剤を病医院で処方してもらう傾向が強くなる。
これに加えて、過去には薬価差益という日本独特の問題があった。
現在は、医薬分業が進んで、病医院と、処方箋に基づいて薬剤を購入する薬局とは、別々なことが多いが、1990年までは、病医院内での薬局で交付されることが多かった。病医院と薬局とで経営母体が同じであると投薬が多いほど売り上げも多くなる。なおかつ、その薬剤費の7~9割は健康保険で賄われるのであるから、患者の負担も少なく、過剰処方しやすい。
薬価差益とは、薬剤の卸値と、患者への販売価格の差のことである。国民皆保険制度の維持のために、薬剤の患者への販売価格は薬の承認時に国によって厳格に決められるが、卸値は製薬会社と病医院の交渉で自由であった。そのため、1970~80 年代の日本では「薬漬け医療」という言葉が定着するほど、多くの薬剤が患者に処方された。処方すれば処方するほど病院が儲かる仕組みだったからである。現在は、医薬分業が進んで、薬価差益も小さくなった。製薬会社が薬局に安い卸値を提案しても、薬局は処方権をもたないので、売り上げが伸びないからである。
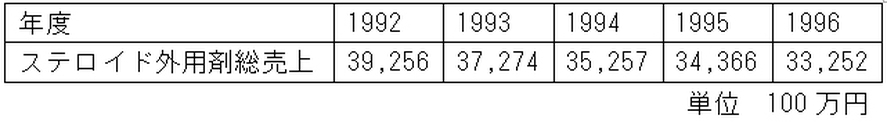
IMS-Japanによる1992年から1996年までの、日本でのステロイド外用剤総売上の推移を表に示す。
これまでブログで書きためていたことのまとめのようなもので、新鮮味はないかもしれませんが、ブログの記事数も多くなってしまったことだし、この問題を概観したい人には良いかもしれないと思って、英文翻訳する前の日本語原稿をUPします。
==========
ステロイド外用剤濫用ー日本からの視点
1 市販薬と処方薬
日本ではステロイド外用剤は医師の処方が必要な製品と、薬局で購入できる製品とが完全に分けられている。医師は診察なしで薬を投薬することはできない。薬局で購入できるのは「strong」以下の製品で、薬剤師または登録販売者(一定の試験に合格する必要がある公的資格)が常駐する店舗でのみ販売される。販売の際には、極力購入者へ内容、成分、その他注意事項の簡明な説明が求められる(努力義務)。ただし、購入する者が説明を要しないと意思表示すれば適用されない。
市販のステロイド外用剤には、下記のような「使用上の注意」が明記されている。
~~~~~~~~~~
本剤は皮膚疾患治療薬ですので、化粧用やひげそり後用として使用しないでください。大量又は長期にわたって使用すると顔面や口の周りににきび・吹き出物が出来たり、顔面の皮膚が赤くなったりむくんだり、皮膚が鮫肌状になったり、多毛になることがありますので、特に顔面への使用には注意してください。また、症状改善後は漫然と使用しないでください。
セルフメディケーションにおけるステロイド外用剤の正しい使用方法
〇患部に適量を、通常は1日2回、症状が重い場合は1日3回程度塗ってください。
〇症状がよくなってきたら、回数を減らしながらお使いください。
※適量とは?
使用量の目安「フィンガーチップユニット」
チューブから、大人の人差し指の第一関節の長さくらい(約0.5g)を出した場合、大人の手のひら2枚くらいの広さに伸ばして塗ります。これを目安として、患部の広さと比較して使用料を決めます。
□1週間を超えて使用しないでください。
□5~6日間使用しても改善しない、あるいは悪化した場合は、ほかの原因によるものか、セルフメディケーションの範囲を超えていることが考えられますので、使用を中止して医師、薬剤師又は登録販売者に相談してください。
□幹部が使用する人の手のひら2~3枚分を超える広範囲の場合は、セルフメディケーションの範囲を超えていることも考えられますので、使用する前に医師、薬剤師又は登録販売者に相談してください。
~~~~~~~~~~
医師から処方を受けた場合の薬の説明については、法的な縛りがない。詳しく丁寧に説明する医師もいれば、ほとんど説明しない医師もいる。また、皮膚科を専門としない医師によっても皮膚疾患の診療は可能だし、ステロイド外用剤は自由に処方できる。
2 国民皆保険制度と薬価差益
日本では1961年に国民皆保険制度が導入された。現役会社員は企業保険に、退職者や自営業者は、地方自治体が保険者である国民健康保険に加入しており、その保障は家族にも及ぶ。病医院での診療・検査・薬剤費の7~9割を保険者が負担する。2013年に国民健康保険加入者が支払った年間保険料は平均7万円で、病者一人当たりの医療費は30万円であった。国民健康保険は赤字であり、国費で補てんされている。
このような手厚い医療福祉国家においては、病医院の受診率が高く、虫刺されやかぶれなど自然治癒するちょっとした皮膚疾患でも、ステロイド外用剤を病医院で処方してもらう傾向が強くなる。
これに加えて、過去には薬価差益という日本独特の問題があった。
現在は、医薬分業が進んで、病医院と、処方箋に基づいて薬剤を購入する薬局とは、別々なことが多いが、1990年までは、病医院内での薬局で交付されることが多かった。病医院と薬局とで経営母体が同じであると投薬が多いほど売り上げも多くなる。なおかつ、その薬剤費の7~9割は健康保険で賄われるのであるから、患者の負担も少なく、過剰処方しやすい。
薬価差益とは、薬剤の卸値と、患者への販売価格の差のことである。国民皆保険制度の維持のために、薬剤の患者への販売価格は薬の承認時に国によって厳格に決められるが、卸値は製薬会社と病医院の交渉で自由であった。そのため、1970~80 年代の日本では「薬漬け医療」という言葉が定着するほど、多くの薬剤が患者に処方された。処方すれば処方するほど病院が儲かる仕組みだったからである。現在は、医薬分業が進んで、薬価差益も小さくなった。製薬会社が薬局に安い卸値を提案しても、薬局は処方権をもたないので、売り上げが伸びないからである。
IMS-Japanによる1992年から1996年までの、日本でのステロイド外用剤総売上の推移を表に示す。
3 マスコミと医療訴訟
国民皆保険と、過去の薬価差益の問題によって、1980年代から90年代に、日本ではステロイド外用剤の過剰投与の弊害が問題視され、マスコミなどでも頻回に取り上げられるようになった。1992年には、全国ネットの人気報道番組である「ニュースステーション」がこの問題を取り上げた。後に日本皮膚科学会アトピー性皮膚炎ガイドラインの作成委員となる竹原医師は、この番組のキャスターが、「これでステロイド外用剤は最後の最後、ギリギリになるまで使ってはいけない薬だということがよくお分かりになったと思います。」と締めくくったとして、その後の著書で繰り返しマスコミの弊害を強調した。しかし実際にはそのコメントを番組中でしていたのは、キャスター自身ではなく薬理学の教授であった。
患者が病医院を訴えるという事例も生じた。有名なのは「川崎ステロイド訴訟」である。顔面への多年にわたる複数病医院でのステロイド外用治療によって酒さ様皮膚炎となったというものであったが、最終的に患者側が敗訴した。以下は医師側の鑑定人となった東京女子医大の川島医師の鑑定書の抜粋である。
「アトピー性皮膚炎 (以下本症) の診断は、痒みと特徴的な皮疹と慢性の経過に着目すれば、皮膚科診療を専門とする医師にとっては容易である。当時の医療水準においても十分な研修期間を有する皮膚科開業医であれば、その診断を誤ることはなかったと考える。ただし。昭和五十年代後半から患者数の増加がみられた顔面の紅斑が目立つ例においては、本症であることの診断は他部位の皮疹を参考に可能ではあるが、顔面の病変は (一) ステロイド外用剤による副作用であるのか、 (二) 本症と副作用の混在か、(三) 本症の症状のみか、については、必ずしも統一さ.れた見解はなく、その臨床症状を仔細に観察し、経過を追い、それまでの病歴、薬剤使用歴を参考に判断することが必要であった。当時、 この顔面の紅斑は、化粧の下地としてステロイド外用剤を健常な皮膚に使用していた者に生じる事が多かった酒さ様皮膚炎が疑われていたわけであるが、本症の顔面の皮疹と酒さ様皮膚炎とは異なり、前者は湿疹病変であり、後者はざ瘡様の膿疱を混じる、痒みよりむしろ灼熱感が強い皮疹を特徴としている。当時から問題とされていた本症の顔面の症状の多くは前者であり、アトピー性皮膚炎そのものの症状ととらえられるべきものであったと思われる。」
川島医師は「ざ瘡様の膿疱を混じない限りは、酒さ様皮膚炎とは言えず、ステロイドの副作用は生じているとは考えるべきではない」と判断している。現在では、酒さには紅斑を主体とするタイプと、膿疱を混じるタイプがあることは通説であり、川島鑑定には疑問が残るが、ステロイド外用剤の副作用を原疾患と区別することも難しさを物語っているともいえる。原疾患と副作用の鑑別が困難なことは、訴訟においては医師側に有利に働く。
3 医師による脱ステロイドの提唱と民間療法
このような状況の中、ステロイド外用剤の過剰使用がもたらす弊害について、積極的に社会に情報発信する医師も現れた。玉置医師、佐藤医師、藤澤医師らである。また榎本医師は、ステロイド外用剤の長期連用が、実際には副腎皮質機能を低下させていないのに、ステロイド外用剤からの離脱時に副腎皮質機能が低下した患者でみられるような強い全身症状を伴う例があることを報告した。ステロイド外用剤離脱時に生じる全身症状を伴うリバウンドに関する世界で初めての報告である。このほかにも、原医師のように、学会報告は無いものの、一般向け啓蒙書などを通じて警鐘を鳴らす医師もいた。
その一方で、医師の資格をもたない民間療法者が数多く「脱ステロイド」の現場に参入した。ステロイド外用剤による副作用からの離脱は、感染症を合併した場合を除いて、基本的に医療行為の介入を必要としない。時間経過が治療の主体となるからである。そのため民間療法者たちは、さまざまなアイテムを独自の「治療法」と称して患者を集めることが出来たし、それで良くなったと信じる患者も多かった。
もう一つの民間療法者の手法は、より悪意に満ちたものであった。それは例えば、中国製の漢方薬の外用薬に、実際にはステロイドを混ぜているのに「ステロイドは入っていないから安心だ」と称して患者に売りつけるといったものである。
このように1990年代の日本の脱ステロイド治療の現場は、玉石混交の混乱した状況となった。そしてそれは現在もなお続いている。
4日本皮膚科学会によるガイドラインの作成
このような状況の中、一般の皮膚科医や小児科医、アレルギー科医の間では、とくに原疾患と副作用との区別が付きにくいアトピー性皮膚炎において、ステロイド外用剤による治療の標準化を望む機運が高まった。これは、厚生労働省の利害にも一致した。厚生労働省は、増え続ける医療費抑制のために、それまで医師の自由な裁量に任されていた保険診療の内容のガイドライン化を進めていたからである。
しかし、このガイドラインの作成の中心となったのは、上述の川島、竹原教授らであり、ステロイド外用剤の長期連用の副作用を懸念していた医師たちは加えられなかった。そのため、ステロイド外用剤による副作用に関する注意警告は、川島による上記の鑑定からも推察できるように、限定的なものとなり、榎本ほかの報告が顧みられることは無かった。ガイドラインはいわゆる「ステロイド忌避(steroidphobia)」患者対策として、ステロイド外用治療の安全性を強調する材料として機能することとなった。
2003年からアトピー性皮膚炎診療ガイドラインの作成委員長となった古江医師は、ガイドラインに従った治療を「標準治療」として推奨し、そのためのホームページの作成に厚生労働省の科学研究費を用いた。そのような研究費の使い方が既に異常なことだが、その内容が、ステロイド外用剤による副作用の啓蒙ではなくて、安全性の強調であるという点も、ほかの診療科や薬剤ではみられない話である。ちなみにアメリカ皮膚科学会では、ガイドライン前文で「ガイドラインは標準治療とみなされるべきではない」と宣言しており、ガイドラインに従った治療がEBMに即した治療と誤解されないような配慮がなされている。
5日本での教訓をどう生かすか
現在インドなどで問題となっているステロイド外用剤濫用や依存の症例の多くは、患者側への情報提供が少ないまま、市販薬のステロイド外用剤を患者が長期連用することによって起きているものと推察される。このような状況では、市販薬の添付文書の充実や、日本でなされているような販売者の制限が有効だろう。
しかし、そのような方策を尽くしたとしても、ステロイド外用剤の副作用問題は無くなるわけではない。それは、とくにアトピー性皮膚炎のような原疾患と副作用の悪化との区別が付きにくいような疾患において問題となる。Red skin syndromeやリバウンドと呼ばれる、これまで皮膚科では表立って取り上げられてこなかったタブーのような病態を前にしたとき、多くの皮膚科医は、この病態の存在を認めることは、自らが毎日行っているステロイド外用治療を否定することにつながると怖れるだろう。そして、そのような患者たちは単に原疾患が悪化しただけであり、患者たちをsteroidphobiaと呼ぶことで自らを納得させようとする。
しかし、インターネットが発達した現在、世界には多くのRed skin syndromeの患者がいて、ステロイド外用剤を中止することで良くなったと訴えていることは、容易に確認できる。それらの患者の中には、本当に単なる原疾患の悪化に過ぎない者もいれば、榎本が報告したような重篤なステロイド外用剤の副作用の患者もいるだろう。
今後、生物学的製剤などの新薬が製薬会社によって上市されるにつれて、その宣伝のために、これまでアトピー性皮膚炎を始めとした皮膚疾患の治療の中心として位置付けられてきたステロイド外用剤の副作用の研究は、見直されるかもしれない。しかし、私たちが皮膚科医として忘れてはならないのは、接触皮膚炎の治療は原因となるアレルゲンの除去指導であり、アトピー性皮膚炎においては、それが自然治癒傾向のある疾患であり必ずしも治療を要しないという当たり前の事実である。医療はビジネスの側面を持ち、さらに国や製薬会社など外部の思惑の影響をも受ける。しかし、私たち皮膚科医の良心のみが、この難しい問題を最終的に解決すると私は信じる。
(H28 .11.27記)
国民皆保険と、過去の薬価差益の問題によって、1980年代から90年代に、日本ではステロイド外用剤の過剰投与の弊害が問題視され、マスコミなどでも頻回に取り上げられるようになった。1992年には、全国ネットの人気報道番組である「ニュースステーション」がこの問題を取り上げた。後に日本皮膚科学会アトピー性皮膚炎ガイドラインの作成委員となる竹原医師は、この番組のキャスターが、「これでステロイド外用剤は最後の最後、ギリギリになるまで使ってはいけない薬だということがよくお分かりになったと思います。」と締めくくったとして、その後の著書で繰り返しマスコミの弊害を強調した。しかし実際にはそのコメントを番組中でしていたのは、キャスター自身ではなく薬理学の教授であった。
患者が病医院を訴えるという事例も生じた。有名なのは「川崎ステロイド訴訟」である。顔面への多年にわたる複数病医院でのステロイド外用治療によって酒さ様皮膚炎となったというものであったが、最終的に患者側が敗訴した。以下は医師側の鑑定人となった東京女子医大の川島医師の鑑定書の抜粋である。
「アトピー性皮膚炎 (以下本症) の診断は、痒みと特徴的な皮疹と慢性の経過に着目すれば、皮膚科診療を専門とする医師にとっては容易である。当時の医療水準においても十分な研修期間を有する皮膚科開業医であれば、その診断を誤ることはなかったと考える。ただし。昭和五十年代後半から患者数の増加がみられた顔面の紅斑が目立つ例においては、本症であることの診断は他部位の皮疹を参考に可能ではあるが、顔面の病変は (一) ステロイド外用剤による副作用であるのか、 (二) 本症と副作用の混在か、(三) 本症の症状のみか、については、必ずしも統一さ.れた見解はなく、その臨床症状を仔細に観察し、経過を追い、それまでの病歴、薬剤使用歴を参考に判断することが必要であった。当時、 この顔面の紅斑は、化粧の下地としてステロイド外用剤を健常な皮膚に使用していた者に生じる事が多かった酒さ様皮膚炎が疑われていたわけであるが、本症の顔面の皮疹と酒さ様皮膚炎とは異なり、前者は湿疹病変であり、後者はざ瘡様の膿疱を混じる、痒みよりむしろ灼熱感が強い皮疹を特徴としている。当時から問題とされていた本症の顔面の症状の多くは前者であり、アトピー性皮膚炎そのものの症状ととらえられるべきものであったと思われる。」
川島医師は「ざ瘡様の膿疱を混じない限りは、酒さ様皮膚炎とは言えず、ステロイドの副作用は生じているとは考えるべきではない」と判断している。現在では、酒さには紅斑を主体とするタイプと、膿疱を混じるタイプがあることは通説であり、川島鑑定には疑問が残るが、ステロイド外用剤の副作用を原疾患と区別することも難しさを物語っているともいえる。原疾患と副作用の鑑別が困難なことは、訴訟においては医師側に有利に働く。
3 医師による脱ステロイドの提唱と民間療法
このような状況の中、ステロイド外用剤の過剰使用がもたらす弊害について、積極的に社会に情報発信する医師も現れた。玉置医師、佐藤医師、藤澤医師らである。また榎本医師は、ステロイド外用剤の長期連用が、実際には副腎皮質機能を低下させていないのに、ステロイド外用剤からの離脱時に副腎皮質機能が低下した患者でみられるような強い全身症状を伴う例があることを報告した。ステロイド外用剤離脱時に生じる全身症状を伴うリバウンドに関する世界で初めての報告である。このほかにも、原医師のように、学会報告は無いものの、一般向け啓蒙書などを通じて警鐘を鳴らす医師もいた。
その一方で、医師の資格をもたない民間療法者が数多く「脱ステロイド」の現場に参入した。ステロイド外用剤による副作用からの離脱は、感染症を合併した場合を除いて、基本的に医療行為の介入を必要としない。時間経過が治療の主体となるからである。そのため民間療法者たちは、さまざまなアイテムを独自の「治療法」と称して患者を集めることが出来たし、それで良くなったと信じる患者も多かった。
もう一つの民間療法者の手法は、より悪意に満ちたものであった。それは例えば、中国製の漢方薬の外用薬に、実際にはステロイドを混ぜているのに「ステロイドは入っていないから安心だ」と称して患者に売りつけるといったものである。
このように1990年代の日本の脱ステロイド治療の現場は、玉石混交の混乱した状況となった。そしてそれは現在もなお続いている。
4日本皮膚科学会によるガイドラインの作成
このような状況の中、一般の皮膚科医や小児科医、アレルギー科医の間では、とくに原疾患と副作用との区別が付きにくいアトピー性皮膚炎において、ステロイド外用剤による治療の標準化を望む機運が高まった。これは、厚生労働省の利害にも一致した。厚生労働省は、増え続ける医療費抑制のために、それまで医師の自由な裁量に任されていた保険診療の内容のガイドライン化を進めていたからである。
しかし、このガイドラインの作成の中心となったのは、上述の川島、竹原教授らであり、ステロイド外用剤の長期連用の副作用を懸念していた医師たちは加えられなかった。そのため、ステロイド外用剤による副作用に関する注意警告は、川島による上記の鑑定からも推察できるように、限定的なものとなり、榎本ほかの報告が顧みられることは無かった。ガイドラインはいわゆる「ステロイド忌避(steroidphobia)」患者対策として、ステロイド外用治療の安全性を強調する材料として機能することとなった。
2003年からアトピー性皮膚炎診療ガイドラインの作成委員長となった古江医師は、ガイドラインに従った治療を「標準治療」として推奨し、そのためのホームページの作成に厚生労働省の科学研究費を用いた。そのような研究費の使い方が既に異常なことだが、その内容が、ステロイド外用剤による副作用の啓蒙ではなくて、安全性の強調であるという点も、ほかの診療科や薬剤ではみられない話である。ちなみにアメリカ皮膚科学会では、ガイドライン前文で「ガイドラインは標準治療とみなされるべきではない」と宣言しており、ガイドラインに従った治療がEBMに即した治療と誤解されないような配慮がなされている。
5日本での教訓をどう生かすか
現在インドなどで問題となっているステロイド外用剤濫用や依存の症例の多くは、患者側への情報提供が少ないまま、市販薬のステロイド外用剤を患者が長期連用することによって起きているものと推察される。このような状況では、市販薬の添付文書の充実や、日本でなされているような販売者の制限が有効だろう。
しかし、そのような方策を尽くしたとしても、ステロイド外用剤の副作用問題は無くなるわけではない。それは、とくにアトピー性皮膚炎のような原疾患と副作用の悪化との区別が付きにくいような疾患において問題となる。Red skin syndromeやリバウンドと呼ばれる、これまで皮膚科では表立って取り上げられてこなかったタブーのような病態を前にしたとき、多くの皮膚科医は、この病態の存在を認めることは、自らが毎日行っているステロイド外用治療を否定することにつながると怖れるだろう。そして、そのような患者たちは単に原疾患が悪化しただけであり、患者たちをsteroidphobiaと呼ぶことで自らを納得させようとする。
しかし、インターネットが発達した現在、世界には多くのRed skin syndromeの患者がいて、ステロイド外用剤を中止することで良くなったと訴えていることは、容易に確認できる。それらの患者の中には、本当に単なる原疾患の悪化に過ぎない者もいれば、榎本が報告したような重篤なステロイド外用剤の副作用の患者もいるだろう。
今後、生物学的製剤などの新薬が製薬会社によって上市されるにつれて、その宣伝のために、これまでアトピー性皮膚炎を始めとした皮膚疾患の治療の中心として位置付けられてきたステロイド外用剤の副作用の研究は、見直されるかもしれない。しかし、私たちが皮膚科医として忘れてはならないのは、接触皮膚炎の治療は原因となるアレルゲンの除去指導であり、アトピー性皮膚炎においては、それが自然治癒傾向のある疾患であり必ずしも治療を要しないという当たり前の事実である。医療はビジネスの側面を持ち、さらに国や製薬会社など外部の思惑の影響をも受ける。しかし、私たち皮膚科医の良心のみが、この難しい問題を最終的に解決すると私は信じる。
(H28 .11.27記)
私が作製した中間分子量ヒアルロン酸化粧水「ヒアルプロテクト」のショップはこちら(下の画像をクリック)