脱保湿の正当性を支持する論文
関西の阪南中央病院に佐藤健二先生という方がいて、脱ステロイドの入院患者を受け入れています。私は、10年ほど前まで、国立名古屋病院というところで、皮膚科の勤務医をしていました。その頃、佐藤先生は名市大の助教授で、わたしが名市大の卒業であったことから、関係があると考えていた方もいたようです。しかし、実際のところは、私は皮膚科の医局としては名大に所属していたので、交流はまったくなく、お互い独自に脱ステロイドの手法を模索していました。
佐藤先生の独自の手法として「脱軟膏」があります。「ステロイド外用剤依存に陥っている患者の多くは、保湿剤にも依存しており、ステロイド外用剤とともに保湿剤など一切の外用剤をも断つことで、皮膚の回復が早まる」、といった考え方です。考え方というより、観察経験に基づく知恵みたいなものでしょうか。
私のところに通っていた患者が、佐藤先生の「脱軟」で一気に改善したこともありました。その患者は、脱ステロイドとその後のリバウンドのため、職場を長期休んでいたのですが、職場から「現在かかっている病院だけでなく、別の病院でも『療養が必要』という診断書を貰って来い」と言われて(脱ステロイドで長期療養というのは、当時でも懐疑的に見られていました)、患者と二人で困って、佐藤先生なら大学病院で信用もあるだろうし、お願いしてみよう、ということになって、私が紹介状を書きました。
私は、診断書を書いてもらうだけのつもりだったのですが、佐藤先生は患者にしっかり脱軟の指導をなさって、これが、その患者に大変合っていたようで、「当面の療養を要する」の診断書は書いてもらったんですが、その後1~2ヶ月で職場復帰できてしまいました。それで、「脱軟膏というのも、脱ステロイド後の経過がはかばかしくないときには、試みるべき一つの選択肢なんだな。」と納得した記憶があります。
ただし、脱ステロイドと同時に脱軟膏もしてしまうという手法は、ただでさえ大変な離脱をより辛くするという欠点もあり、そのため、佐藤先生のところで脱ステをあきらめて、ステロイド再使用したひとが、私のところで再離脱こころみて成功する、というケースも結構ありました。何事にも長所と短所はあります。
さて、その「脱軟膏・脱保湿」ですが、臨床経験に基づく知恵ではあるのですが、根拠となりうる医学論文の類がなかなかありません。今回見つけた論文は、直接アトピー性皮膚炎に関するものではありませんが、「脱保湿」に、若干の科学的根拠を与えるものではないかと思ったので紹介します。
Ambient humidity influences the rate of skin barrier maturation in extremely preterm infants
J Ågren, The Journal of Pediatrics,Volume 148, Issue 5 , Pages 613-617, May 2006
Abstract
OBJECTIVES: To test the hypothesis that the level of relative humidity (RH) in which preterm infants are nursed might influence their postnatal skin maturation.
目的:「早産児の生後の皮膚成熟が、保育環境の相対湿度(RH)に影響される」という仮説を検証する。
STUDY DESIGN: In 22 preterm infants (GA 23-27 weeks), transepidermal water loss (TEWL) was determined at postnatal ages (PNA) of 0, 3, 7, 14, and 28 days. At a PNA of 7 days, the infants were randomized to care at either 50% or 75% RH.
研究方法:22人の早産児(在胎23-27週)においてTEWL(経皮的水分喪失量)を、生後0、3、7、14、28日に測定した。生後7日目に、児は相対湿度50%と75%の保育器にランダムに割り当てられ、以降その環境で育てられた。
RESULTS: TEWL decreased at a slower rate in infants nursed at the higher RH. At a PNA of 28 days, TEWL was about twice as high in infants nursed at 75% RH (22±2 g/m2 h) than in those nursed at 50% RH (13±1 g/m2 h; P < .001)
結果:生後28日目のTEWLは、より高い相対湿度(すなわち75%)の児のほうが、低下傾向が少なかった。すなわち、75%環境下では22±2 g/m2 hであったのに対して、50%環境下では13±1 g/m2 hであった(P < .001で有意)。
CONCLUSIONS: The results indicate that the level of RH influences skin barrier development, with more rapid barrier formation in infants nursed at a lower RH. The findings have an impact on strategies for promoting skin barrier integrity in extremely preterm infants.
結論:この結果は、保育環境の相対湿度が皮膚バリアの発達に影響すること、より低い相対湿度環境のほうが表皮バリア形成を促進するということを示している。この知見は超早産児の完全な皮膚バリア形成を促進するための戦略に影響を与えるだろう。
ピンと来ない方も多いと思うので、順に説明します。胎児は羊水中にいますが、出生後の児は空気にさらされます。空気にさらされたときに、皮膚から水分の蒸発が多いと、すぐに脱水になってしまうので、水分が過度に蒸発しないように、皮膚の表面に工夫が必要です。これがまさに、ヒトの皮膚バリア構造であり、主に角層という0.02mmほどの細胞群と基質とから成ります。
この皮膚バリア機能は、胎生期の終わりごろに形成されます。ヒトは40週で出生しますが、早産児では、この機能が未熟なまま生まれてきます。皮膚バリアの未熟な程度を測るのが、TEWL(経皮的水分喪失量)という数値で、単位はg/m2 hです。すなわち、1時間当たり、皮膚平米当たり、水分が何g喪失するか?です。
TEWLは早産児の皮膚バリアの未熟さだけでなく、成人でも、皮膚バリア破壊の程度を数値化する場合に使われます。例えば、皮膚にセロテープを張りつけては剥がすことを繰り返すと、TEWLは上昇しますし、ステロイド外用剤には表皮バリア破壊という副作用があるので、ステロイドを外用してもTEWLは上昇します。
一方、相対湿度(RH)ですが、これが小さいほど、空気が含むことのできる水蒸気の余力が大きい(乾燥している)、と考えるといいです。たとえば、RH50%の空気は、RH75%の空気よりも乾燥しています。
RHとTEWLの関係ですが、まったく表皮バリアが機能していなければ、相対湿度RHが低いほど、TEWLも増えます。なぜなら、RHの低い空気は、乾燥していて水を吸収しやすいので、バリアの機能していない皮膚から一方的にどんどん水を蒸発させるからです。 しかし、表皮バリアが機能していると、そのような一方的な反応にはなりません。
佐藤先生の独自の手法として「脱軟膏」があります。「ステロイド外用剤依存に陥っている患者の多くは、保湿剤にも依存しており、ステロイド外用剤とともに保湿剤など一切の外用剤をも断つことで、皮膚の回復が早まる」、といった考え方です。考え方というより、観察経験に基づく知恵みたいなものでしょうか。
私のところに通っていた患者が、佐藤先生の「脱軟」で一気に改善したこともありました。その患者は、脱ステロイドとその後のリバウンドのため、職場を長期休んでいたのですが、職場から「現在かかっている病院だけでなく、別の病院でも『療養が必要』という診断書を貰って来い」と言われて(脱ステロイドで長期療養というのは、当時でも懐疑的に見られていました)、患者と二人で困って、佐藤先生なら大学病院で信用もあるだろうし、お願いしてみよう、ということになって、私が紹介状を書きました。
私は、診断書を書いてもらうだけのつもりだったのですが、佐藤先生は患者にしっかり脱軟の指導をなさって、これが、その患者に大変合っていたようで、「当面の療養を要する」の診断書は書いてもらったんですが、その後1~2ヶ月で職場復帰できてしまいました。それで、「脱軟膏というのも、脱ステロイド後の経過がはかばかしくないときには、試みるべき一つの選択肢なんだな。」と納得した記憶があります。
ただし、脱ステロイドと同時に脱軟膏もしてしまうという手法は、ただでさえ大変な離脱をより辛くするという欠点もあり、そのため、佐藤先生のところで脱ステをあきらめて、ステロイド再使用したひとが、私のところで再離脱こころみて成功する、というケースも結構ありました。何事にも長所と短所はあります。
さて、その「脱軟膏・脱保湿」ですが、臨床経験に基づく知恵ではあるのですが、根拠となりうる医学論文の類がなかなかありません。今回見つけた論文は、直接アトピー性皮膚炎に関するものではありませんが、「脱保湿」に、若干の科学的根拠を与えるものではないかと思ったので紹介します。
Ambient humidity influences the rate of skin barrier maturation in extremely preterm infants
J Ågren, The Journal of Pediatrics,Volume 148, Issue 5 , Pages 613-617, May 2006
Abstract
OBJECTIVES: To test the hypothesis that the level of relative humidity (RH) in which preterm infants are nursed might influence their postnatal skin maturation.
目的:「早産児の生後の皮膚成熟が、保育環境の相対湿度(RH)に影響される」という仮説を検証する。
STUDY DESIGN: In 22 preterm infants (GA 23-27 weeks), transepidermal water loss (TEWL) was determined at postnatal ages (PNA) of 0, 3, 7, 14, and 28 days. At a PNA of 7 days, the infants were randomized to care at either 50% or 75% RH.
研究方法:22人の早産児(在胎23-27週)においてTEWL(経皮的水分喪失量)を、生後0、3、7、14、28日に測定した。生後7日目に、児は相対湿度50%と75%の保育器にランダムに割り当てられ、以降その環境で育てられた。
RESULTS: TEWL decreased at a slower rate in infants nursed at the higher RH. At a PNA of 28 days, TEWL was about twice as high in infants nursed at 75% RH (22±2 g/m2 h) than in those nursed at 50% RH (13±1 g/m2 h; P < .001)
結果:生後28日目のTEWLは、より高い相対湿度(すなわち75%)の児のほうが、低下傾向が少なかった。すなわち、75%環境下では22±2 g/m2 hであったのに対して、50%環境下では13±1 g/m2 hであった(P < .001で有意)。
CONCLUSIONS: The results indicate that the level of RH influences skin barrier development, with more rapid barrier formation in infants nursed at a lower RH. The findings have an impact on strategies for promoting skin barrier integrity in extremely preterm infants.
結論:この結果は、保育環境の相対湿度が皮膚バリアの発達に影響すること、より低い相対湿度環境のほうが表皮バリア形成を促進するということを示している。この知見は超早産児の完全な皮膚バリア形成を促進するための戦略に影響を与えるだろう。
ピンと来ない方も多いと思うので、順に説明します。胎児は羊水中にいますが、出生後の児は空気にさらされます。空気にさらされたときに、皮膚から水分の蒸発が多いと、すぐに脱水になってしまうので、水分が過度に蒸発しないように、皮膚の表面に工夫が必要です。これがまさに、ヒトの皮膚バリア構造であり、主に角層という0.02mmほどの細胞群と基質とから成ります。
この皮膚バリア機能は、胎生期の終わりごろに形成されます。ヒトは40週で出生しますが、早産児では、この機能が未熟なまま生まれてきます。皮膚バリアの未熟な程度を測るのが、TEWL(経皮的水分喪失量)という数値で、単位はg/m2 hです。すなわち、1時間当たり、皮膚平米当たり、水分が何g喪失するか?です。
TEWLは早産児の皮膚バリアの未熟さだけでなく、成人でも、皮膚バリア破壊の程度を数値化する場合に使われます。例えば、皮膚にセロテープを張りつけては剥がすことを繰り返すと、TEWLは上昇しますし、ステロイド外用剤には表皮バリア破壊という副作用があるので、ステロイドを外用してもTEWLは上昇します。
一方、相対湿度(RH)ですが、これが小さいほど、空気が含むことのできる水蒸気の余力が大きい(乾燥している)、と考えるといいです。たとえば、RH50%の空気は、RH75%の空気よりも乾燥しています。
RHとTEWLの関係ですが、まったく表皮バリアが機能していなければ、相対湿度RHが低いほど、TEWLも増えます。なぜなら、RHの低い空気は、乾燥していて水を吸収しやすいので、バリアの機能していない皮膚から一方的にどんどん水を蒸発させるからです。 しかし、表皮バリアが機能していると、そのような一方的な反応にはなりません。
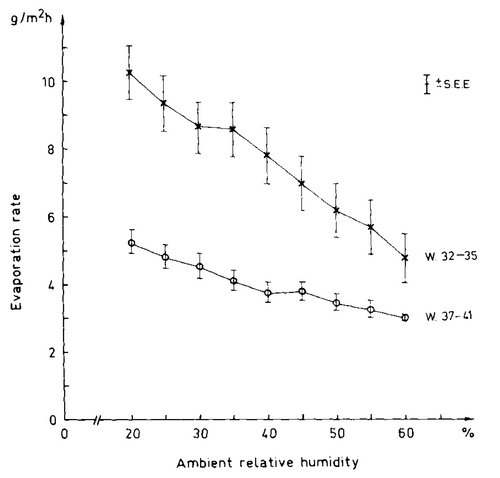
上は、32-35週の早産児と、37-41週の満期児とを、異なる相対湿度(横軸)下でTEWL(縦軸、このグラフではEvaporation rateとありますが同じものです)を測定した結果です(Transepidermal water loss in newborn infants.. Hammarlund K, Acta Paediatr Scand. 1979 Nov;68(6):795-801.)。早産児では、低い相対湿度では、皮膚バリアが未熟なため、TEWLが増加しますが、満期児では、低い相対湿度下には、皮膚バリアが働いて、TEWLの増加(水分喪失)を食い止めています。
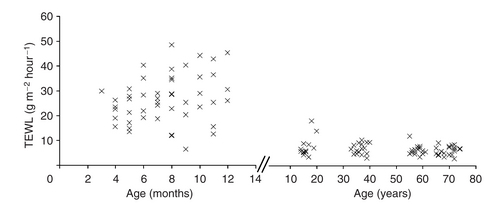
ヒトは成長とともに、表皮バリア機能も強くなります。すなわち環境湿度の低下に対して、容易には水分を喪失しなくなります(下図、Barrier Function and Water-Holding and Transport Properties of Infant Stratum Corneum Are Different from Adult and Continue to Develop through the First Year of Life. J Nikolovski, Journal of Investigative Dermatology (2008) 128, 1728–1736)。
ヒトは成長とともに、表皮バリア機能も強くなります。すなわち環境湿度の低下に対して、容易には水分を喪失しなくなります(下図、Barrier Function and Water-Holding and Transport Properties of Infant Stratum Corneum Are Different from Adult and Continue to Develop through the First Year of Life. J Nikolovski, Journal of Investigative Dermatology (2008) 128, 1728–1736)。
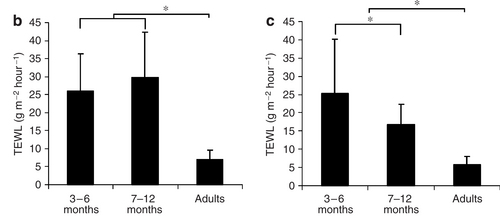
また、表皮バリア機能の成熟の時期は、部位によって少し変わります。下図で、左は上腕屈側、右は前腕伸側です。上腕屈側の柔らかいところでは、生後7-12ヶ月では、まだバリアが未熟でTEWLが高いですが、同時期の前腕伸側は、バリアが成熟してきています。
さて、このくらいの予備知識のもとに、今回紹介の論文を振り返って見ましょう。
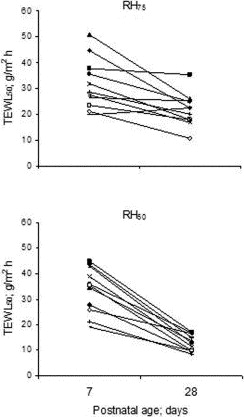
早産児を、相対湿度50%と75%の保育器に入れて両者の皮膚バリア機能の成熟の様子を、TEWL測定によって比較したものです。
早産児を、相対湿度50%と75%の保育器に入れて両者の皮膚バリア機能の成熟の様子を、TEWL測定によって比較したものです。
相対湿度50%という、75%よりもやや乾燥した環境のほうが、皮膚バリアの成熟には適している、ということを示しています(注:縦軸はTEWL50となっていますが、これは、75%で実測した値を、比較のために相対湿度50%相当に換算しているからです)。
早産児でこのような研究が盛んなのは、表皮バリアが未熟だと、不感蒸泄が大きく、児への水分補給が必要だからです。保育器の相対湿度が高いほうが、不感蒸泄が小さく、脱水の心配がありませんから、安全なようですが、あまり高いと、表皮バリアの成熟が遅れますよ、という警鐘で、この論文はあるわけです。
その一方で、この論文は、アトピー性皮膚炎におけ脱ステロイド時の、脱保湿の意味について考えさせてくれます。ステロイド外用剤には、表皮バリア破壊という大きな副作用があり、たとえ短期であっても、外用すれば避けられません。これまで繰り返し、記してきた通りです。長期連用すれば、回復にも時間がかかるでしょう。
ステロイド外用によって表皮バリア破壊された皮膚というのは、ちょうど早産児の皮膚のようなものです。バリア機能が未熟であり、回復は成熟と似ています。ここで、環境の相対湿度が高いと、回復が遅れるのかもしれません。保育器の空気の相対湿度は、成人の皮膚の場合、生活環境の相対湿度にあたりますが、保湿剤などの軟膏類は、ミクロ環境(皮膚表面)の相対湿度を高めているはずです。それで、保育器の相対湿度が高いほうが、水分補給の必要が少なく快適であるのと同じように、保湿をすると、皮膚は若干楽ですが、回復は遅らせるのでしょう。
一方、健常者でも一部は、皮膚の保湿力すなわち表皮バリア機能が弱く、保湿剤を使ったほうが快適だ、手放せない、という人はいます。このような人は、保湿剤を用いればよろしい。なぜなら、ステロイドを塗っていない成人の皮膚は、それ以上成熟したり回復したりということを考える必要がないから。
まとめますと、
1)健常者でも、表皮バリア機能が弱いひとはいる。そういうひとは保湿剤を用いればよい。
2)アトピー性皮膚炎でステロイド外用していると、表皮バリアが破壊される。これを補うために保湿剤はたぶん有用。(ステロイド使用中の患者は保湿剤を用いたほうがよい)
3)ステロイド外用剤からの離脱時に、表皮バリア機能の回復を早めるためには、脱保湿は、今回紹介した論文に照らすと、理にかなっていると言える。しかし、バリア機能が破壊された状態で保湿剤を絶つのは辛いので、本人の選択次第。ステロイド離脱→保湿剤離脱と二段階に分けても良いと思う。少々は長引くかもしれないけど。
4)ステロイド外用剤離脱後何年も経って、アトピーの状態がよくないひとが、脱保湿をしてもあまり効果は無いのではないかと思う。なぜなら、ステロイド外用剤の副作用としてのバリア破壊からは、既に回復しているであろうから。その場合は、1)と同じで、生来バリア機能が弱いタイプだと考えて、保湿ケアをしたほうが得策。
といった感じじゃないかと思います。参考までに、最初に紹介した佐藤先生の脱保湿でよくなった患者は、たしか、離脱後1年くらい経たくらいだったと記憶してます。リバウンドは強くはありませんでした。使用していたのはたぶん白色ワセリンくらいで、接触皮膚炎には常に注意していたので、この患者もたぶんパッチテストはイソジンなどの消毒剤も含めて全て陰性だったはずです。
☆ー☆ー☆ー☆ー☆
以下は、保湿剤に関連したおまけですが、乳幼児は、保湿したほうがアトピー性皮膚炎を発症しにくいのか、それともしないほうがいいのか?についての考察です。上記から考えると、表皮バリアが成人のように完成されていないうちに、あまり保護しすぎないほうが良いようでもあります。しかし、「常識?」的には、スキンケアで保湿したほうが、よさそうな気もします。本当のところはどうなんでしょうか?
実は、意外と、この問題は研究されてないです。わたしも、ちょっと調べてみて、あまり文献がヒットしないんで驚きました。
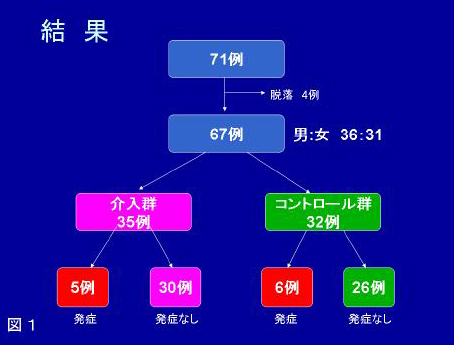
大阪の片岡先生のデータが興味深いです(http://medical.radionikkei.jp/maruho_hifuka_pdf/maruho_hifuka-100819.pdf)。新生児を2群に分けて、保湿剤によるケアを「介入」した35名と、しなかった32名とを比較したもので、両群でアトピー性皮膚炎の発症に有意差はありませんでした。
早産児でこのような研究が盛んなのは、表皮バリアが未熟だと、不感蒸泄が大きく、児への水分補給が必要だからです。保育器の相対湿度が高いほうが、不感蒸泄が小さく、脱水の心配がありませんから、安全なようですが、あまり高いと、表皮バリアの成熟が遅れますよ、という警鐘で、この論文はあるわけです。
その一方で、この論文は、アトピー性皮膚炎におけ脱ステロイド時の、脱保湿の意味について考えさせてくれます。ステロイド外用剤には、表皮バリア破壊という大きな副作用があり、たとえ短期であっても、外用すれば避けられません。これまで繰り返し、記してきた通りです。長期連用すれば、回復にも時間がかかるでしょう。
ステロイド外用によって表皮バリア破壊された皮膚というのは、ちょうど早産児の皮膚のようなものです。バリア機能が未熟であり、回復は成熟と似ています。ここで、環境の相対湿度が高いと、回復が遅れるのかもしれません。保育器の空気の相対湿度は、成人の皮膚の場合、生活環境の相対湿度にあたりますが、保湿剤などの軟膏類は、ミクロ環境(皮膚表面)の相対湿度を高めているはずです。それで、保育器の相対湿度が高いほうが、水分補給の必要が少なく快適であるのと同じように、保湿をすると、皮膚は若干楽ですが、回復は遅らせるのでしょう。
一方、健常者でも一部は、皮膚の保湿力すなわち表皮バリア機能が弱く、保湿剤を使ったほうが快適だ、手放せない、という人はいます。このような人は、保湿剤を用いればよろしい。なぜなら、ステロイドを塗っていない成人の皮膚は、それ以上成熟したり回復したりということを考える必要がないから。
まとめますと、
1)健常者でも、表皮バリア機能が弱いひとはいる。そういうひとは保湿剤を用いればよい。
2)アトピー性皮膚炎でステロイド外用していると、表皮バリアが破壊される。これを補うために保湿剤はたぶん有用。(ステロイド使用中の患者は保湿剤を用いたほうがよい)
3)ステロイド外用剤からの離脱時に、表皮バリア機能の回復を早めるためには、脱保湿は、今回紹介した論文に照らすと、理にかなっていると言える。しかし、バリア機能が破壊された状態で保湿剤を絶つのは辛いので、本人の選択次第。ステロイド離脱→保湿剤離脱と二段階に分けても良いと思う。少々は長引くかもしれないけど。
4)ステロイド外用剤離脱後何年も経って、アトピーの状態がよくないひとが、脱保湿をしてもあまり効果は無いのではないかと思う。なぜなら、ステロイド外用剤の副作用としてのバリア破壊からは、既に回復しているであろうから。その場合は、1)と同じで、生来バリア機能が弱いタイプだと考えて、保湿ケアをしたほうが得策。
といった感じじゃないかと思います。参考までに、最初に紹介した佐藤先生の脱保湿でよくなった患者は、たしか、離脱後1年くらい経たくらいだったと記憶してます。リバウンドは強くはありませんでした。使用していたのはたぶん白色ワセリンくらいで、接触皮膚炎には常に注意していたので、この患者もたぶんパッチテストはイソジンなどの消毒剤も含めて全て陰性だったはずです。
☆ー☆ー☆ー☆ー☆
以下は、保湿剤に関連したおまけですが、乳幼児は、保湿したほうがアトピー性皮膚炎を発症しにくいのか、それともしないほうがいいのか?についての考察です。上記から考えると、表皮バリアが成人のように完成されていないうちに、あまり保護しすぎないほうが良いようでもあります。しかし、「常識?」的には、スキンケアで保湿したほうが、よさそうな気もします。本当のところはどうなんでしょうか?
実は、意外と、この問題は研究されてないです。わたしも、ちょっと調べてみて、あまり文献がヒットしないんで驚きました。
大阪の片岡先生のデータが興味深いです(http://medical.radionikkei.jp/maruho_hifuka_pdf/maruho_hifuka-100819.pdf)。新生児を2群に分けて、保湿剤によるケアを「介入」した35名と、しなかった32名とを比較したもので、両群でアトピー性皮膚炎の発症に有意差はありませんでした。
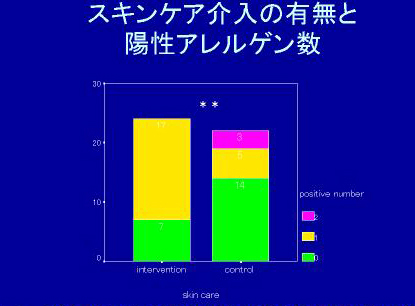
一方、両群のアレルギー素因をプリックテストで確認したところ、保湿剤によるケアを行った児のうち17名、行わなかった児のうち8名が陽性でした(アレルギー素因あり)。
このうち、アトピー性皮膚炎を発症した比率を再計算してみると、保湿剤によるケアをしていた群は17名中5名(注:文献では7名となっていますが、計算が合わないので間違いと思われます)の29%、行わなかった群では8名中6名の75%で有意差がありました。
ということは、
1)アレルギー素因のない児は、保湿をする必要は無い(アトピー性皮膚炎の発症リスクは変わらない)。
2)アレルギー素因のある児は、保湿をしたほうが良い。
ということになると思います。
これは、直観的にも受け入れやすいです。皮膚バリアの成熟を促すには、保湿剤による保護を控えたほうがいいですが、アレルギー素因のある児の場合、その間に保湿剤で保護されない未熟な表皮バリアを介して、感作が成立する可能性が高まるのかもしれないので、保湿剤を使ったほうがメリットがデメリットを上回ると考えられます。
2010年のアメリカの論文に、似たものがありました(A pilot study of emollient therapy for the primary prevention of atopic dermatitis. Simpson EL,J Am Acad Dermatol. 2010 Oct;63(4):587-93)。家族歴などから、アレルギー素因がある児20名を、出生時から保湿剤を予防的に用いさせて追跡調査し(cohort study、もっともcohortというには、数が少なすぎるので、表題にpilot studyと付されています。)、「約547日後の時点で、アトピー性皮膚炎は3名しか発症していない(15%)。過去のこの種のcohort studyでは、発症率は30~50%なので、保湿剤の予防的な使用は有効である。」とするものです。(なお、この研究では、石鹸の使用も皮膚バリア破壊を避ける意味で最小限に使用するよう指導されています)。
以上、保湿についてのまとめでした。自分や自分の子供が、ステロイド離脱中なのかそうでないのか、アレルギー素因があるのかないのか、というように分けて考えると整理しやすいのではないかと思います。
(追記) このテーマについては関連記事がいくつかあります。 下記ご参照ください。
「赤ちゃんに毎日保湿剤 アトピー減」
石けん・界面活性剤による表皮バリア破壊
Dr.Corkの表皮バリア破綻説(その2)
脱保湿すると表皮細胞のステロイド合成は回復する
ケース13と14
2011.07.05
ということは、
1)アレルギー素因のない児は、保湿をする必要は無い(アトピー性皮膚炎の発症リスクは変わらない)。
2)アレルギー素因のある児は、保湿をしたほうが良い。
ということになると思います。
これは、直観的にも受け入れやすいです。皮膚バリアの成熟を促すには、保湿剤による保護を控えたほうがいいですが、アレルギー素因のある児の場合、その間に保湿剤で保護されない未熟な表皮バリアを介して、感作が成立する可能性が高まるのかもしれないので、保湿剤を使ったほうがメリットがデメリットを上回ると考えられます。
2010年のアメリカの論文に、似たものがありました(A pilot study of emollient therapy for the primary prevention of atopic dermatitis. Simpson EL,J Am Acad Dermatol. 2010 Oct;63(4):587-93)。家族歴などから、アレルギー素因がある児20名を、出生時から保湿剤を予防的に用いさせて追跡調査し(cohort study、もっともcohortというには、数が少なすぎるので、表題にpilot studyと付されています。)、「約547日後の時点で、アトピー性皮膚炎は3名しか発症していない(15%)。過去のこの種のcohort studyでは、発症率は30~50%なので、保湿剤の予防的な使用は有効である。」とするものです。(なお、この研究では、石鹸の使用も皮膚バリア破壊を避ける意味で最小限に使用するよう指導されています)。
以上、保湿についてのまとめでした。自分や自分の子供が、ステロイド離脱中なのかそうでないのか、アレルギー素因があるのかないのか、というように分けて考えると整理しやすいのではないかと思います。
(追記) このテーマについては関連記事がいくつかあります。 下記ご参照ください。
「赤ちゃんに毎日保湿剤 アトピー減」
石けん・界面活性剤による表皮バリア破壊
Dr.Corkの表皮バリア破綻説(その2)
脱保湿すると表皮細胞のステロイド合成は回復する
ケース13と14
2011.07.05